Akromegali
| Akromegali | |
 Ansiktsdrag hos en person med akromegali. Kindbenen är utpräglade, pannan har valkar, käken är förstorad och ansiktsdragen uttalade. Huden är förtjockad, vilket kan orsaka en utsjutande ögonbrynsbåge. | |
| Klassifikation och externa resurser | |
|---|---|
| ICD-10 | E22.0 |
| ICD-9 | 253.0 |
| OMIM | 102200 |
| DiseasesDB | 114 |
| Medlineplus | 000321 |
| eMedicine | med/27 derm/593 |
| MeSH | svensk engelsk |
Akromegali är en endrokrin sjukdom som yttrar sig i en onormal kroppslig tillväxt, och beror på en för hög insöndring (hypersekretion) av tillväxthormon i blodet. Hos barn yttrar den sig i gigantism (jätteväxt), och hos vuxna en tillväxt av händer, fötter, näsa, haka, öron etc.
Akromegali i vuxen ålder kan orsakas av en godartad tumör i hypofysen, ett så kallat hypofysadenom eller en ektopisk tumör, med sammantagen prevalens på 2 % av samtliga fall.[1] Symptomen kommer ofta långsamt under loppet av 10–20 år. Av en miljon människor har ca 50–70 personer med akromegali, och ca 3–4 nya fall upptäcks varje år. Tillväxthormonproducerande tumörer hos barn som fortfarande växer, leder till jätteväxt (gigantism). Detta är dock mycket sällsynt. Doping med tillväxthormon kan orsaka akromegali.
Symptom
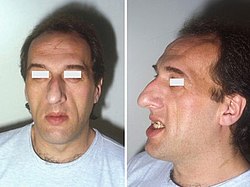
Symtomen på akromegali uppkommer sent efter utbrottet. I vuxen ålder märks akromegali genom att brosket i näsa, ögonbrynsbåge, underkäke, haka eller öron börjar växa, så att de blir större eller ändrar form. Tillväxthormonet kan också få ledbrosket i händer och fötter att växa. De inre organen, däribland hjärtat, kan börja växa, liksom tungan och läpparna. Huden blir grövre och får djupa veck och hudflikar, och ofta har personerna en så kallad argrynka mellan ögonbrynen. Ämnesomsättningen och kroppstemperaturen stiger, vilket påminner om symtomen vid giftstruma.[2]
Hos barn visar sig akromegali genom att de drabbade är mycket längre än sina jämnåriga och har större händer och fötter, och liksom hos vuxna blir ansiktsdragen grövre. Käken blir större och kraftigare, och därför har ofta barn med akromegali glest mellan flera tänder.[2] Akromegalin kan drabba hjärntillväxten och orsaka Sotos syndrom, cerebral gigantism.
Till följd av tillväxten av ledbrosket får personerna ofta smärtor. Värdena på kvinnors östrogennivåer sjunker med tillhörande hyperandrogenism, vilket kan ge hirsutism och menstruationsstörningar. På grund av att tillväxthormon och prolaktin samverkar, kan hyperprolaktinemi uppkomma med galaktorré som symtom. Om akromegalin beror på en tumör har personen ofta huvudvärk.[2]
En italiensk studie har visat att vuxna med akromegali kan få kognitiva problem och beteendeförändringar, såsom minskad initiativförmåga, mindre spontanitet, och svängningar i humöret.[3] Det finns studier som tyder på minnesstörningar och lokal minskad cerebral nervaktivitet vid akromegali.[4]
Diagnos
Den viktigaste utredningen består av läkarundersökning, ögonundersökning (synfält), magnetkameraundersökning (MRT) av hypofys samt blodprovstagningar.
Det viktigaste blodprovet för att diagnostisera akromegali är att mäta nivån av det insulinliknande hormonet IGF-1 (insulin-like growth factor 1). IGF-1 avspeglar kroppens dygnsproduktion av tillväxthormon. Kvoten mellan GH (tillväxthormonet) och IGF kan dock påverkas av olika faktorer, och akromegali kan uppstå utan stegring av IGF. Kvoten kan kanske vara könsspecifik.[5]
Akromegali hos kvinnor
Akromegali förekommer ibland hos kvinnor med polycystiskt ovariesyndrom och andra former av sänkta gonadotropinnivåer, hypoöstrogenism eller hyperprolaktinemi. Detta tyder på att den ökade utsöndringen av tillväxthormon kan ha samma etiologi som polycystiskt ovariesyndrom. Mellan 50 och 80 % av alla kvinnor med akromegali har menstruationsrubbningar. Genomsnittsåldern för utbrott av akromegali hos kvinnor är 44 år.[6]
Komplikationer
Det är viktigt att man behandlar akromegali eftersom kroppen annars kan ta skada. Personer med akromegali löper en ökad risk att drabbas av slaganfall och hjärt- och kärlsjukdomar.[källa behövs]
Behandling
Behandlingen utförs i samarbete mellan läkare inom olika specialiteter, till exempel endokrinologi, öron, näsa och hals och neurokirurgi. Akromegali kan behandlas med läkemedel, strålbehandling eller operation.
Vid läkemedelsbehandling utnyttjas syntetiska somatostatiner som hämmar utsöndringen av tillväxthormon från hypofysen. Tillståndet kan också behandlas med dopaminagonister, trots att dopamin hos friska individer stimulerar till GH-utsöndring. Dopaminagonister tillsätts vid samtidig hyperprolaktinemi.[1]
Ungefär en femtedel reagerar inte på somatostatinanaloger. Om akromegalin beror på en tumör, kan kirurgi avlägsna den, vilket särskilt får gott utfall om det är ett mikroadenom. Dock föreligger risk för hypofysinsufficiens vid sådan behandling. Strålbehandling används om det inte är lämpligt med operation. Effekten är mycket långsam (kan ta upp till fem år innan det ger resultat).[1]
Kända personer med akromegali
Kända personer med akromegali är skådespelarna Rondo Hatton och Richard Kiel (som spelar Jaws i James Bond-filmerna) samt den ryske tungviktsboxaren Nikolaj Valujev. Även wrestlern Andre Rene Roussimoff, mer känd som André the Giant, led av akromegali. UFC fightern Antonio ”Bigfoot” Silva lider också av sjukdomen.
Vidare läsning
- Vad är akromegali? – Faktablad från Svensk Endokrinologförening
Källor
- ^ [a b c] Annamaria Colao, Gaetano Lombardi, Growth-hormone and prolactin excess, Lancet 1998; 352: 1455–1461
- ^ [a b c] http://www.pfizer.se/default____5392.aspx
- ^ Paola Pantanetti et al, Self Image and Quality of Life in Acromegaly, Pituitary Volume 5, Number 1, 17–19
- ^ José Leon-Carrion et al, Evidence of Cognitive and Neurophysiological Impairment in Patients with Untreated Naive Acromegaly, The Journal of Clinical Endocrinology & Metabolism September 1, 2010 vol. 95 no. 9 4367–4379
- ^ C. Parkinson et al, The Relationship between Serum GH and Serum IGF-I in Acromegaly Is Gender-Specific, The Journal of Clinical Endocrinology & Metabolism November 1, 2001 vol. 86 no. 11 5240–5244
- ^ G. A. KALTSAS et al, Menstrual Irregularity in Women with Acromegaly, The Journal of Clinical Endocrinology & Metabolism, Vol. 84, No. 8 1999
