Bupivakain
| Bupivakain | |
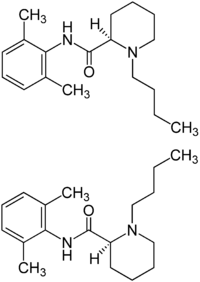  | |
| Systematiskt namn | (RS)-1-Butyl-N-(2,6-dimetylfenyl)piperidin-2-carboxamid |
|---|---|
| Kemisk formel | C18H28N2O |
| Molmassa | 288,435 g/mol |
| CAS-nummer | 38396-39-3 |
| SMILES | O=C(C1N(CCCC1)CCCC)NC2=C(C)C=CC=C2C |
| Egenskaper | |
| Smältpunkt | 107-108 °C |
| SI-enheter & STP används om ej annat angivits | |
Bupivakain eller (RS)-1-Butyl-N-(2,6-xylyl)-2-piperidinkarboxamid är en kemisk förening med anestetisk verkan och marknadsförs under varumärket Marcaine.[1]
Historik[redigera | redigera wikitext]
Bupivakain upptäcktes 1957.[2] Det finns på Världshälsoorganisationens lista över essentiella läkemedel.[3] Bupivakain finns som ett generiskt läkemedel.[1][4]En implanterbar form av bupivakain (Xaracoll) godkändes för medicinskt bruk i USA i augusti 2020.[5][6][7]
Den 17 september 2020 antog kommittén för humanläkemedel (CHMP) vid Europeiska läkemedelsmyndigheten (EMA) ett positivt yttrande där man rekommenderade att ett godkännande för försäljning av läkemedlet Exparel, avsett för behandling av postoperativ smärta, skulle meddelas.[8] Sökande för detta läkemedel är Pacira Ireland Limited.[8] Exparel liposomal godkändes för medicinskt bruk i Europeiska unionen i november 2020.[9]
Egenskaper[redigera | redigera wikitext]
Liksom lidokain är bupivakain ett amino-amidbedövningsmedel. Det aromatiska huvudet och kolvätekedjan är förbundna med en amidbindning snarare än en ester som i tidigare lokalbedövningsmedel. Som ett resultat är amino-amidbedövningsmedlen mer stabila och mindre benägna att orsaka allergiska reaktioner. Till skillnad från lidokain finns den terminala aminodelen av bupivakain (liksom mepivacain, ropivakain och levobupivakain) i en piperidinring. Dessa medel är kända som pipekolylxylidiner.[10]
Medicinsk användning[redigera | redigera wikitext]
Bupivakain är avsett för lokal infiltration, perifer nervblockad, sympatisk nervblockering och epidurala och kaudala block. Det används ibland i kombination med adrenalin för att förhindra systemisk absorption och förlänga verkningstiden. Den 0,75-procentiga (mest koncentrerade) formen används i retrobulbarblock.[11] Det är det vanligaste lokalbedövningsmedlet vid epiduralanestesi under förlossningen, liksom vid postoperativ smärtlindring.[10] Liposomala former av bupivakain (varumärke EXPAREL) har visat sig vara mer effektiva för att ge smärtlindring än vanliga lösningar av bupivakain.[12][13]
Kombinationen med fast dos av bupivakain och kollagen av typ I (varumärke Xaracoll) injiceras för akut posturgisk analgesi (smärtlindring) i upp till 24 timmar hos vuxna efter operation av öppen ljumskbråck.[14][7]
Bupivakain (Posimir) injiceras hos vuxna för införande i det subakromiala utrymmet under direkt artroskopisk visualisering för att producera postkirurgisk analgesi i upp till 72 timmar efter artroskopisk subakromial dekompression.[15][16]
Biverkningar[redigera | redigera wikitext]
Jämfört med andra lokalbedövningsmedel är bupivakain markant kardiotoxiskt.[17] Biverkningar är dock sällsynta när det intas korrekt. De flesta reaktioner orsakas av accelererad absorption från injektionsstället, oavsiktlig intravaskulär injektion eller långsam metabolisk nedbrytning. Allergiska reaktioner kan dock sällan uppstå.[18]
Kliniskt signifikanta biverkningar är resultatet av systemisk absorption av bupivakain och involverar främst centrala nervsystemet och kardiovaskulära system. Effekter på centrala nervsystemet uppträder vanligtvis vid lägre blodplasmakoncentrationer. Ursprungligen hämmas kortikala hämmande vägar selektivt, vilket orsakar symtom på neuronal excitation. Vid högre plasmakoncentrationer hämmas både hämmande och excitatoriska vägar, vilket orsakar depression i centrala nervsystemet och potentiellt koma. Högre plasmakoncentrationer leder också till kardiovaskulära effekter, även om kardiovaskulär kollaps också kan uppstå med låga koncentrationer.[19] Negativa effekter på centrala nervsystemet kan tyda på överhängande kardiotoxicitet och bör övervakas noggrant.[18]
- Centrala nervsystemet: omständliga domningar, stickningar i ansiktet, svindel, tinnitus, rastlöshet, ångest, yrsel, anfall, koma
- Kardiovaskulär: hypotoni, arytmi, bradykardi, hjärtblock, hjärtstillestånd [10][18]
Farmakologi[redigera | redigera wikitext]
Bupivakain binder till den intracellulära delen av spänningsstyrda natriumkanaler och blockerar natriuminflödet till nervceller, vilket förhindrar depolarisering. Utan depolarisering kan ingen initiering eller ledning av en smärtsignal ske.
Hastigheten för systemisk absorption av bupivakain och andra lokalbedövningsmedel är beroende av dosen och koncentrationen av administrerat läkemedel, administreringsvägen, administreringsställets vaskularitet och närvaron eller frånvaron av adrenalin i preparatet.[20]
Referenser[redigera | redigera wikitext]
- Den här artikeln är helt eller delvis baserad på material från engelskspråkiga Wikipedia, Bupivacaine, 24 september 2022.
Noter[redigera | redigera wikitext]
- ^ [a b] ”Bupivacaine Hydrochloride”. Bupivacaine Hydrochloride. The American Society of Health-System Pharmacists. https://www.drugs.com/monograph/bupivacaine-hydrochloride.html.
- ^ Pharmacology and physiology for anesthesia : foundations and clinical application. Philadelphia, PA: Elsevier/Saunders. 2013. Sid. 291. ISBN 9781437716795. https://books.google.com/books?id=s8CXrbimviMC&pg=PT306.
- ^ World Health Organization model list of essential medicines: 22nd list (2021). Geneva: World Health Organization. 2021. WHO/MHP/HPS/EML/2021.02.
- ^ Tarascon Pocket Pharmacopoeia 2015 Deluxe Lab-Coat Edition. Jones & Bartlett Learning. 2015. Sid. 22. ISBN 9781284057560.
- ^ ”Xaracoll: FDA-Approved Drugs”. U.S. Food and Drug Administration (FDA). https://www.accessdata.fda.gov/scripts/cder/daf/index.cfm?event=overview.process&ApplNo=209511.
- ^ name="FDA Xaracoll approval letter" "FDA approval letter" (PDF). U.S. Food and Drug Administration (FDA). 28 August 2020. Retrieved 2 September 2020. Public Domain This article incorporates text from this source, which is in the public domain.
- ^ [a b] Innocoll Pharmaceuticals (31 August 2020). "FDA Approves Xaracoll (bupivacaine HCl) Implant, a Non-opioid, Drug-device Treatment Option for Acute Postsurgical Pain Relief for up to 24 Hours Following Open Inguinal Hernia Repair in Adults". Pressmeddelande.
- ^ [a b] ”Exparel: Pending EC decision”. European Medicines Agency (EMA). 17 September 2020. https://www.ema.europa.eu/en/medicines/human/summaries-opinion/exparel. Arkiverad 23 september 2020 hämtat från the Wayback Machine. Text was copied from this source which is © European Medicines Agency. Reproduction is authorized provided the source is acknowledged.
- ^ ”Exparel liposomal EPAR”. European Medicines Agency (EMA). 15 September 2020. https://www.ema.europa.eu/en/medicines/human/EPAR/exparel-liposomal.
- ^ [a b c] Basics of Anesthesia. Churchill Livingstone. November 2, 2006.
- ^ Lexicomp. ”Bupivacaine (Lexi-Drugs)”. Arkiverad från originalet den 10 april 2014. https://web.archive.org/web/20140410053005/http://online.lexi.com/. Läst 20 april 2014.
- ^ ”Liposomal bupivacaine versus traditional bupivacaine for pain control after total hip arthroplasty: A meta-analysis”. Medicine 96 (25): sid. e7190. June 2017. doi:. PMID 28640101.
- ^ ”Local Infiltration Analgesia With Liposomal Bupivacaine Improves Pain Scores and Reduces Opioid Use After Total Knee Arthroplasty: Results of a Randomized Controlled Trial”. The Journal of Arthroplasty 33 (1): sid. 90–96. January 2018. doi:. PMID 28802777.
- ^ ”FDA approval letter”. U.S. Food and Drug Administration (FDA). 28 August 2020. https://www.accessdata.fda.gov/drugsatfda_docs/appletter/2020/209511Orig1s000ltr.pdf.
- ^ https://www.accessdata.fda.gov/drugsatfda_docs/appletter/2021/204803Orig1s000ltr.pdf
- ^ Durect Corporation (2 February 2021). "Durect Corporation Announces U.S. FDA Approval of Posimir For Post-Surgical Pain Reduction for up to 72 Hours Following Arthroscopic Subacromial Decompression". Pressmeddelande.
- ^ ”[Cardiotoxicity of local anesthetics]”. Cahiers d'Anesthésiologie 41 (6): sid. 589–598. 1993. PMID 8287299.
- ^ [a b c] ”Bupivacaine (Lexi-Drugs)”. Arkiverad från originalet den 10 april 2014. https://web.archive.org/web/20140410053005/http://online.lexi.com/. Läst 20 april 2014.
- ^ Australian Medicines Handbook. Adelaide. 2006. ISBN 978-0-9757919-2-9.
- ^ ”bupivacaine hydrochloride (Bupivacaine Hydrochloride) injection, solution”. bupivacaine hydrochloride (Bupivacaine Hydrochloride) injection, solution. FDA. http://dailymed.nlm.nih.gov/dailymed/archives/fdaDrugInfo.cfm?archiveid=1828.
Externa länkar[redigera | redigera wikitext]
 Wikimedia Commons har media som rör Bupivakain.
Wikimedia Commons har media som rör Bupivakain.
