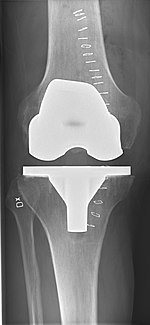
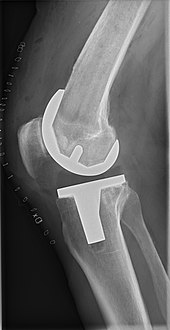
Knäprotesoperation
| Knäprotes | |
| Intervention | |
 Knee replacement | |
| Synonymer | |
| 0SRD0JZ | ICD-10-PCS |
|---|---|
| 81.54 | ICD-9-CM |
| ICD-9 | |
| D019645 | MeSH |
| OPS-301 code | |
| LOINC | |
| Andra åtgärdskoder | |
| 002974 | MedlinePlus |
| 1250275 | eMedicine |
| HCPCS-L2 | |
Knäprotesoperation, även känd som knäprotesartroplastik, är ett kirurgiskt ingrepp för att ersätta de viktbärande ytorna i knäleden för att lindra smärta och funktionsnedsättning vid artros, oftast när ledsmärtan inte minskas av konservativ behandling och även för andra knäsjukdomar som reumatoid artrit och psoriasisartrit. Hos patienter med svår deformitet från avancerad reumatoid artrit, trauma eller långvarig artros, kan operationen vara mer komplicerad och medföra högre risk. Osteoporos orsakar vanligtvis inte knäsmärta, missbildningar eller inflammation och är inte en anledning att utföra knäprotesoperation.
Andra viktiga orsaker till knäsmärta inkluderar meniskskador, broskdefekter och ligamentskador. Försvagande smärta från artros är mycket vanligare hos äldre.
Knäprotesoperation kan utföras som en partiell eller en total knäprotes.[1] I allmänhet består operationen av att ersätta de sjuka eller skadade ledytorna i knäet med metall- och plastkomponenter som är formade för att tillåta fortsatt rörelse av knäet.
Operationen innebär vanligtvis betydande postoperativ smärta och inkluderar kraftig fysisk rehabilitering. Återhämtningsperioden kan vara 12 veckor eller längre och kan innebära användning av mobilitetshjälpmedel (t.ex. gåbord, käppar, kryckor) för att möjliggöra för patienten att återfå rörlighet.[2] Det uppskattas att cirka 82 % av de opererande knäproteser kommer att överleva i 25 år.[3]
Medicinsk användning[redigera | redigera wikitext]

Knäprotesoperation utförs oftast hos personer med avancerad artros och bör övervägas när konservativa behandlingar har uttömts. Total knäledsplastik är också ett alternativ för att korrigera betydande knäleds- eller skelettrauma hos unga patienter. På samma sätt kan total knäledsbyte utföras för att korrigera mild valgus- eller varusdeformitet. Allvarlig valgus- eller varusdeformitet bör korrigeras genom osteotomi. Sjukgymnastik har visat sig förbättra funktionen och kan fördröja eller förhindra behovet av knäprotes. Smärta noteras ofta när man utför fysiska aktiviteter som kräver ett brett rörelseområde i knäleden och belastning av leden.
Preoperativ förberedelse[redigera | redigera wikitext]
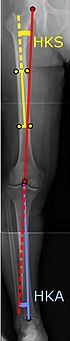
|
Vinklar som vanligtvis mäts före knäprotesoperation: |
För att indikera knäledsprotes vid artros bör både dess radiografiska klassificering och symtomens svårighetsgrad vara betydande. Sådan radiografi bör bestå av belastade röntgenbilder av båda knäna: AP, lateral och 30 graders böjning. AP och laterala vyer kanske inte visar ledutrymmets förträngning, men 30-graders flexionsvyn är mest känslig för förträngning. Helbenlängdsprojektioner används också för att anpassa protesen för att ge en neutral vinkel för den distala nedre extremiteten. Två vinklar som används för detta ändamål är:
- Höft-knä-skaftvinkel (HKS),[4] en vinkel som bildas mellan en linje genom lårbensskaftets längdaxel och dess mekaniska axel, som är en linje från mitten av lårbenshuvudet till den interkondylära fåran i den distala delen av lårbenet.[6]
- Höft-knä-fotledsvinkel (HKA),[5] som är en vinkel mellan lårbenets mekaniska axel och mitten av fotleden.[6] Det är normalt mellan 1,0° och 1,5° varus hos vuxna.[7]
Patienten ska utföra rörlighetssövningar och höft-, knä- och fotledsförstärkning enligt instruktionerna dagligen. Övningar som inkluderar förstärkning av höftböjare, höftabduktorer och knäböjare hjälper till att återhämta sig snabbare efter operationen.[8] Innan operationen utförs, görs preoperativa tester: vanligtvis ett fullständigt blodstatus, elektrolyter, APTT och PT för att mäta blodpropp, lungröntgen, EKG och korsmatchning av blod för eventuell transfusion. Ungefär en månad före operationen kan patienten ordineras extra järn för att öka hemoglobinet i blodsystemet. Specifika röntgenbilder av det drabbade knäet behövs för att mäta storleken på komponenter som kommer att behövas. Mediciner som warfarin och acetylsalicylsyra kommer att stoppas några dagar före operationen för att minska risk för blödningar. En narkosbedömning sker 2-3 veckor preopertivt. Patienter kan läggas in på sjukhus vid operationsdygnet. För närvarande finns det otillräckligt kvalitetsbevis för att stödja användningen av preoperativ sjukgymnastik hos äldre vuxna som genomgår total knäprotesplastik.[9]
Preoperativ utbildning är idag en viktig del av patientvården. Det finns vissa bevis för att det kan minska ångesten något innan knäbytesoperation, med låg risk för skadliga effekter.[10]
Remisser till ortopeden för bedömning inför eventuell knäprotesoperation blockeras ofta om en person är överviktig eftersom man tror att de kan ha mindre nytta av operation. Men knäproteser har visat sig minska smärta och förbättra funktionen, oavsett människors vikt. Efter 10 år behövde de flesta inte upprepade operationer.[11][12] Dessutom verkar viktminskningsoperation före en knäprotes inte förändra resultatet.[13]
Metod[redigera | redigera wikitext]
Operationen innebär exponering av den främre delen av knät, med att en del av quadricepsmuskeln ( vastus medialis ) lossnar från knäskålen. Knäskålen förskjuts till ena sidan av leden, vilket tillåter exponering av den distala änden av lårbenet och den proximala änden av skenbenet. Ändarna av dessa ben skärs sedan exakt till formen, med hjälp av sågblock orienterade mot benens längdsaxel. Brosket och främre korsbandet tas bort; det bakre korsbandet kan undder vissa tillfällen avlägsnas men den mediala och laterala kollaterala ligamenten bevaras.[14] Huruvida det bakre korsbandet tas bort eller bevaras beror på vilken typ av implantat som används, även om det inte verkar finnas någon tydlig skillnad i knäfunktion eller rörelseomfång som gynnar båda tillvägagångssätten.[14] Metallkomponenter slås sedan på benet eller fixeras med polymetylmetakrylat (PMMA) cement. Det finns alternativa tekniker som fäster implantatet utan cement. Dessa cementfria tekniker kan involvera osseointegration, inklusive porösa metallproteser. Slutligen kontrolleras stabilitet och rörelseomfång, följt av spolning, hemostas, ev placering av drän och stängning.[15]
Lårbensersättning[redigera | redigera wikitext]
Ett implantat med runda ändar används för lårbenet, som efterliknar ledens naturliga form. På skenbenet är komponenten platt, även om den ibland har en skaft som går ner inuti benet för ytterligare stabilitet. En tillplattad eller lätt skuren högdensitetspolyeteylenyta sätts sedan in på tibialkomponenten så att vikten överförs från metall till plast, inte metall till metall. Under operationen måste eventuella felställningar korrigeras och ligamenten balanseras så att knät har ett bra rörelseomfång och är stabilt och i linje. I vissa fall tas även den artikulära ytan av knäskålen bort och ersätts av en polyetylenknapp cementerad till den bakre ytan av knäskålen. I andra fall ersätts knäskålen oförändrad.

Teknologi[redigera | redigera wikitext]
Under de senaste åren har det skett en ökning av teknisk hjälp med implantation av totala knäproteser. Traditionellt utfördes knäbyten med hjälp av mekaniska jiggar, inte olikt de som används inom snickeri. Dessa mekaniska jiggar är beroende av syn och mänskligt omdöme. Genom att använda datorhjälp för att ge navigering ger navigerade knäproteser hjälp med mer exakt placering av inplanterade delar baserat på mekanisk axel. Även om dessa implantat placeras mer exakt, har det inte skett någon större förbättring av långsiktiga resultat.[16] På samma sätt ger sensorbaserad vägledning korrekt återkoppling för att visa mjukvävnadsspänning för att hjälpa till vid införandet av knäproteser.[17] Robotassisterade knäproteser tar hänsyn till både mekanisk axel- och mjukdelsbalansering för att hjälpa kirurgen att placera en knäprotes. Kortsiktiga resultat av robotassisterade knäproteser är lovande.[18]
Postoperativ smärtbehandling[redigera | redigera wikitext]
Lokal analgesiteknikerna (neuraxiell anestesi eller kontinuerligt femoralt nervblock ad[19] eller adduktorkanalblockad) används oftast.[20] Lokalbedövningsinfiltration i det perikapsulära området med bupivakain ger god analgesi under den postoperativa perioden utan att öka risken för instabilitet eller nervskada.[21] En kombinerad metod av lokal infiltrationsanalgesi och femoral nervblockad för att uppnå multimodal analgesi är vanligt.
Modifierad intervastus-metod[redigera | redigera wikitext]
Introducerad 2018 kan en modifierad intervastus-metod till det främre knäet användas för total knäprotesplastik.[22] Förfarandet är avsett att bevara quadricepssenan och vastus medialis.[22]
Aktuella studier tyder på att om en blodtrycksmanschett används vid knäproteskirurgi, ökar det troligen risken för allvarliga biverkningar och postoperativ smärta.[23] Bevisen visade inte någon tydlig fördel på patientens funktion, behandlingsframgång eller livskvalitet.
Kontroverser[redigera | redigera wikitext]
Cementerad eller cementfri[redigera | redigera wikitext]
Den femorala, tibiala och patellära komponenterna i en total knäprotes fixeras till benet genom att använda antingen cementerade eller cementfria knäprotesimplantat. Cementerad fixering utförs på de allra flesta totala knäproteser. Olika studie tyder dock på att det kan finnas smärtlindring.[24] Det finns farhågor angående skenbenslossning efter implantation, vilket förbjuder utbredd användning av cementfria knäledsproteser för närvarande.[25]
Denervering av patella[redigera | redigera wikitext]
Det finns debatt om att denervera knäskålen. Främre knäsmärta tros vara relaterad till kopplingen mellan knäskålen och lårbenskomponenten. Vissa kirurger tror att genom att använda elektrokauteri för att denervera knäskålen, minskar risken för främre knäsmärta postoperativt.[26][27]
Patella protes (patellaknapp)[redigera | redigera wikitext]
Många kirurger i USA utför patella resurfacing (patella knappar) rutinmässigt, medan många kirurger i Asien och Europa inte gör det. Patella resurfacing utförs genom att brosket avlägsnas från ytan av knäskålen och ersätts med polyetylene knapp. Kirurger som inte rutinmässigt återuppbygger patella tror inte att det är ett betydande bidrag till smärta, när det inte finns några tecken på artrit i patellofemoralleden. Vissa kirurger tror att det inte är kostnadseffektivt rutinmässigt att byta knäskålen och att rutinmässig operera en patellaprotes kan leda till ökade komplikationer som patellafraktur.[28] Andra kirurger är oroliga för att patienter med en patella som inte har ersätts med en protes kan ha ökad smärta postoperativt. En metaanalys som utvärderade utfallen efter patellaresurfacing fann att rutinmässig resurfacing mer tillförlitligt lindrar patientens smärta.[29]
Tibia polyetylen komponent[redigera | redigera wikitext]
Polyetylen är plastkomponenten som sätts in mellan femurs- och tibiakomponenten. Det finns flera olika typer av polyetenkomponenter som har publicerats, inklusive posteriort stabiliserande (PS), cruciate retaining (CR), bicruciate retaining (BCR), medialt kongruent (MC) och mobila plast inserter.
Ligament som bibehålles eller offras[redigera | redigera wikitext]
Det bakre korsbandet (PCL) är viktigt för stabiliteten i knät genom att förhindra bakre subluxation av skenbenet, öka flexion och hävarm av extensormekanismen genom att inducera lårbensrullning vid flexion, och därmed minimera polyetylennötning genom att minska spänning applicerad på ledytan.[30] PS-implantatet använder en stolpe som är inbyggd i implantatet för att klara förlusten av PCL. Förespråkare för att behålla PCL rekommenderar att det är svårt att balansera ett CR-knä och onaturliga fysiologiska belastningar kan öka slitaget av polyetylen.[30] Flera studier har visat minimal eller ingen skillnad mellan de två designerna.[30][31]
Medial kongruent polyetylen och ligamentbesparande[redigera | redigera wikitext]
MC knäproteser försöker efterlikna en mer naturlig knärörelse genom att minska rörelsen på den mediala delen av knät och tillåta ökad rörelse på den laterala sidan av leden. Detta efterliknar den externa rotationen och abduktionen av skenbenet som ses under normal gång. Medan flera studier har visat förbättrade gångprofiler, behövs långtidsstudier för att visa förbättrade resultat.[32][33] Å andra siddan, behåller BCR-knä de främre och bakre korsbanden för att försöka efterlikna den normala spänningen i knäts ligament. Oro över ökad revisionsfrekvens har lett till att vissa konstruktioner har tagits bort från marknaden.[34]
Referenser[redigera | redigera wikitext]
- ^ ”Total Knee Replacement - OrthoInfo - AAOS”. www.orthoinfo.org. https://www.orthoinfo.org/en/treatment/total-knee-replacement/. Läst 9 juni 2023.
- ^ Leopold, Seth S. (2009-04-23). ”Minimally Invasive Total Knee Arthroplasty for Osteoarthritis” (på engelska). New England Journal of Medicine 360 (17): sid. 1749–1758. doi:. ISSN 0028-4793. http://www.nejm.org/doi/abs/10.1056/NEJMct0806027. Läst 9 juni 2023.
- ^ Evans, Jonathan T; Walker, Robert W; Evans, Jonathan P; Blom, Ashley W; Sayers, Adrian; Whitehouse, Michael R (2019-02). ”How long does a knee replacement last? A systematic review and meta-analysis of case series and national registry reports with more than 15 years of follow-up”. The Lancet 393 (10172): sid. 655–663. doi:. ISSN 0140-6736. PMID 30782341. PMC: PMC6381229. http://dx.doi.org/10.1016/S0140-6736(18)32531-5. Läst 9 juni 2023.
- ^ [a b] Cooke, T. Derek V.; Sled, Elizabeth A.; Scudamore, R. Allan (2007-09). ”Frontal plane knee alignment: a call for standardized measurement”. The Journal of Rheumatology 34 (9): sid. 1796–1801. ISSN 0315-162X. PMID 17787049. https://pubmed.ncbi.nlm.nih.gov/17787049. Läst 9 juni 2023.
- ^ [a b] W-Dahl, Annette; Toksvig-Larsen, Sören; Roos, Ewa M. (2009-12-08). ”Association between knee alignment and knee pain in patients surgically treated for medial knee osteoarthritis by high tibial osteotomy. A one year follow-up study”. BMC musculoskeletal disorders 10: sid. 154. doi:. ISSN 1471-2474. PMID 19995425. PMC: 2796991. https://pubmed.ncbi.nlm.nih.gov/19995425/?dopt=Abstract. Läst 9 juni 2023.
- ^ [a b] Cherian, Jeffrey J.; Kapadia, Bhaveen H.; Banerjee, Samik; Jauregui, Julio J.; Issa, Kimona; Mont, Michael A. (2014-06). ”Mechanical, Anatomical, and Kinematic Axis in TKA: Concepts and Practical Applications”. Current Reviews in Musculoskeletal Medicine 7 (2): sid. 89–95. doi:. ISSN 1935-973X. PMID 24671469. PMC: 4092202. https://pubmed.ncbi.nlm.nih.gov/24671469. Läst 9 juni 2023.
- ^ Sheehy, L.; Felson, D.; Zhang, Y.; Niu, J.; Lam, Y.-M.; Segal, N. (2011-01). ”Does measurement of the anatomic axis consistently predict hip-knee-ankle angle (HKA) for knee alignment studies in osteoarthritis? Analysis of long limb radiographs from the multicenter osteoarthritis (MOST) study”. Osteoarthritis and Cartilage 19 (1): sid. 58–64. doi:. ISSN 1522-9653. PMID 20950695. PMC: 3038654. https://pubmed.ncbi.nlm.nih.gov/20950695/?dopt=Abstract. Läst 9 juni 2023.
- ^ ”10 Exercises Before Knee Replacement Surgery” (på engelska). Healthline. 13 april 2020. https://www.healthline.com/health/total-knee-replacement-surgery/exercises. Läst 9 juni 2023.
- ^ Chesham, Ross Alexander; Shanmugam, Sivaramkumar (2017-01). ”Does preoperative physiotherapy improve postoperative, patient-based outcomes in older adults who have undergone total knee arthroplasty? A systematic review”. Physiotherapy Theory and Practice 33 (1): sid. 9–30. doi:. ISSN 1532-5040. PMID 27736286. https://pubmed.ncbi.nlm.nih.gov/27736286/?dopt=Abstract. Läst 9 juni 2023.
- ^ McDonald, Steve; Page, Matthew J.; Beringer, Katherine; Wasiak, Jason; Sprowson, Andrew (2014-05-13). ”Preoperative education for hip or knee replacement”. The Cochrane Database of Systematic Reviews 2014 (5): sid. CD003526. doi:. ISSN 1469-493X. PMID 24820247. PMC: 7154584. https://pubmed.ncbi.nlm.nih.gov/24820247. Läst 9 juni 2023.
- ^ Beeston, Amelia (1 september 2022). ”Obesity shouldn't rule out knee replacement surgery” (på brittisk engelska). NIHR Evidence. https://evidence.nihr.ac.uk/alert/obesity-should-not-rule-out-knee-replacement-surgery/. Läst 9 juni 2023.
- ^ Evans, Jonathan Thomas; Mouchti, Sofia; Blom, Ashley William; Wilkinson, Jeremy Mark; Whitehouse, Michael Richard; Beswick, Andrew (16 juli 2021). ”Obesity and revision surgery, mortality, and patient-reported outcomes after primary knee replacement surgery in the National Joint Registry: A UK cohort study” (på engelska). PLOS Medicine 18 (7): sid. e1003704. doi:. ISSN 1549-1676. PMID 34270557. PMC: PMC8284626. https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.1003704. Läst 9 juni 2023.
- ^ Smith, T. O.; Aboelmagd, T.; Hing, C. B.; MacGregor, A. (2016-09-01). ”Does bariatric surgery prior to total hip or knee arthroplasty reduce post-operative complications and improve clinical outcomes for obese patients?: Systematic review and meta-analysis” (på engelska). The Bone & Joint Journal 98-B (9): sid. 1160–1166. doi:. ISSN 2049-4408. http://boneandjoint.org.uk/Article/10.1302/0301-620X.98B9.38024. Läst 9 juni 2023.
- ^ [a b] Verra, Wiebe C; van den Boom, Lennard GH; Jacobs, Wilco; Clement, Darren J; Wymenga, Ate AB; Nelissen, Rob GHH (2013-10-11). Cochrane Musculoskeletal Group. red. ”Retention versus sacrifice of the posterior cruciate ligament in total knee arthroplasty for treating osteoarthritis” (på engelska). Cochrane Database of Systematic Reviews. doi:. PMID 24114343. PMC: PMC6599815. https://doi.wiley.com/10.1002/14651858.CD004803.pub3. Läst 9 juni 2023.
- ^ Scott, Richard (2017-08-17). ”Posterior Cruciate-Retaining Total Knee Arthroplasty” (på amerikansk engelska). Journal of Medical Insight 2017 (7). doi:. ISSN 2373-6003. https://jomi.com/article/20/posterior-cruciate-retaining-total-knee-arthroplasty. Läst 9 juni 2023.
- ^ Picard, Frederic; Deep, Kamal; Jenny, Jean Yves (2016-11-01). ”Current state of the art in total knee arthroplasty computer navigation” (på engelska). Knee Surgery, Sports Traumatology, Arthroscopy 24 (11): sid. 3565–3574. doi:. ISSN 1433-7347. https://doi.org/10.1007/s00167-016-4337-1. Läst 9 juni 2023.
- ^ Chow, Jimmy (2018). Guoyan Zheng, Wei Tian, Xiahai Zhuang. red (på engelska). Sensor-Based Soft Tissue Balancing in Total Knee Arthroplasty. Advances in Experimental Medicine and Biology. Springer. sid. 327–334. doi:. ISBN 978-981-13-1396-7. https://doi.org/10.1007/978-981-13-1396-7_25. Läst 9 juni 2023
- ^ Khlopas, Anton; Sodhi, Nipun; Sultan, Assem A.; Chughtai, Morad; Molloy, Robert M.; Mont, Michael A. (2018-07). ”Robotic Arm–Assisted Total Knee Arthroplasty”. The Journal of Arthroplasty 33 (7): sid. 2002–2006. doi:. ISSN 0883-5403. https://doi.org/10.1016/j.arth.2018.01.060. Läst 9 juni 2023.
- ^ Toftdahl, Karen; Nikolajsen, Lone; Haraldsted, Viggo; Madsen, Frank; Tønnesen, Else K; Søballe, Kjeld (2007-01). ”Comparison of peri- and intraarticular analgesia with femoral nerve block after total knee arthroplasty: A randomized clinical trial” (på engelska). Acta Orthopaedica 78 (2): sid. 172–179. doi:. ISSN 1745-3674. http://www.tandfonline.com/doi/full/10.1080/17453670710013645. Läst 9 juni 2023.
- ^ ”Practice Guidelines for Acute Pain Management in the Perioperative Setting”. Anesthesiology 116 (2): sid. 248–273. 2012-02-01. doi:. ISSN 0003-3022. http://dx.doi.org/10.1097/ALN.0b013e31823c1030. Läst 9 juni 2023.
- ^ Essving, Per; Axelsson, Kjell; Åberg, Elisabeth; Spännar, Henrik; Gupta, Anil; Lundin, Anders (2011-10). ”Local Infiltration Analgesia Versus Intrathecal Morphine for Postoperative Pain Management After Total Knee Arthroplasty: A Randomized Controlled Trial” (på amerikansk engelska). Anesthesia & Analgesia 113 (4): sid. 926. doi:. ISSN 0003-2999. https://journals.lww.com/anesthesia-analgesia/Fulltext/2011/10000/Local_Infiltration_Analgesia_Versus_Intrathecal.37.aspx. Läst 9 juni 2023.
- ^ [a b] Sartawi, Muthana; Kohlman, James; Valle, Craig Della (2018-05). ”Modified Intervastus Approach to the Knee” (på engelska). The Journal of Knee Surgery 31 (05): sid. 422–424. doi:. ISSN 1538-8506. http://www.thieme-connect.de/DOI/DOI?10.1055/s-0037-1604150. Läst 9 juni 2023.
- ^ Ahmed, Imran; Chawla, Amit; Underwood, Martin; Price, Andrew J; Metcalfe, Andrew; Hutchinson, Charles (2020-12-08). Cochrane Musculoskeletal Group. red. ”Tourniquet use for knee replacement surgery” (på engelska). Cochrane Database of Systematic Reviews 2020 (12). doi:. PMID 33316105. PMC: PMC8094224. http://doi.wiley.com/10.1002/14651858.CD012874.pub2. Läst 9 juni 2023.
- ^ Nakama, Gilberto Yoshinobu; Peccin, Maria Stella; Almeida, Gustavo JM; Lira Neto, Ozório de Almeida; Queiroz, Antônio AB; Navarro, Ricardo Dizioli (2012-10-17). Cochrane Musculoskeletal Group. red. ”Cemented, cementless or hybrid fixation options in total knee arthroplasty for osteoarthritis and other non-traumatic diseases” (på engelska). Cochrane Database of Systematic Reviews. doi:. https://doi.wiley.com/10.1002/14651858.CD006193.pub2. Läst 9 juni 2023.
- ^ Miller, Adam J.; Stimac, Jeffrey D.; Smith, Langan S.; Feher, Anthony W.; Yakkanti, Madhusudhan R.; Malkani, Arthur L. (2018-04). ”Results of Cemented vs Cementless Primary Total Knee Arthroplasty Using the Same Implant Design”. The Journal of Arthroplasty 33 (4): sid. 1089–1093. doi:. ISSN 0883-5403. http://dx.doi.org/10.1016/j.arth.2017.11.048. Läst 9 juni 2023.
- ^ Pulavarti, Ramnadh S.; Raut, Videsh V.; McLauchlan, George J. (2014-05). ”Patella Denervation in Primary Total Knee Arthroplasty – A Randomized Controlled Trial with 2Years of Follow-Up”. The Journal of Arthroplasty 29 (5): sid. 977–981. doi:. ISSN 0883-5403. http://dx.doi.org/10.1016/j.arth.2013.10.017. Läst 9 juni 2023.
- ^ Motififard, Mehdi; Nazem, Khalilollah; Zarfeshani, Aida; Zarfeshani, Kaveh (2018-01-01). ”Effect of Patellar Electrocautery Neurectomy on Postoperative Pain among Patients Referred for Total Knee Arthroplasty” (på engelska). Advanced Biomedical Research 7 (1): sid. 9. doi:. ISSN 2277-9175. PMID 29456980. PMC: PMC5812092. https://www.advbiores.net/article.asp?issn=2277-9175;year=2018;volume=7;issue=1;spage=9;epage=9;aulast=Motififard;type=0. Läst 9 juni 2023.
- ^ Zmistowski, Benjamin M.; Fillingham, Yale A.; Salmons, Harold I.; Ward, Derek T.; Good, Robert P.; Lonner, Jess H. (2019-09). ”Routine Patellar Resurfacing During Total Knee Arthroplasty Is Not Cost-Effective in Patients Without Patellar Arthritis”. The Journal of Arthroplasty 34 (9): sid. 1963–1968. doi:. ISSN 0883-5403. http://dx.doi.org/10.1016/j.arth.2019.04.040. Läst 9 juni 2023.
- ^ Migliorini, Filippo; Eschweiler, Jörg; Niewiera, Marc; El Mansy, Yasser; Tingart, Markus; Rath, Björn (2019-10-01). ”Better outcomes with patellar resurfacing during primary total knee arthroplasty: a meta-analysis study” (på engelska). Archives of Orthopaedic and Trauma Surgery 139 (10): sid. 1445–1454. doi:. ISSN 1434-3916. https://doi.org/10.1007/s00402-019-03246-z. Läst 9 juni 2023.
- ^ [a b c] Maruyama, Shigeki; Yoshiya, Shinichi; Matsui, Nobuzo; Kuroda, Ryosuke; Kurosaka, Masahiro (2004-04). ”Functional comparison of posterior cruciate-retaining versus posterior stabilized total knee arthroplasty”. The Journal of Arthroplasty 19 (3): sid. 349–353. doi:. ISSN 0883-5403. https://doi.org/10.1016/j.arth.2003.09.010. Läst 9 juni 2023.
- ^ Longo, Umile Giuseppe; Ciuffreda, Mauro; Mannering, Nicholas; D'Andrea, Valerio; Locher, Joel; Salvatore, Giuseppe (2018-04). ”Outcomes of Posterior-Stabilized Compared with Cruciate-Retaining Total Knee Arthroplasty” (på engelska). The Journal of Knee Surgery 31 (04): sid. 321–340. doi:. ISSN 1538-8506. http://www.thieme-connect.de/DOI/DOI?10.1055/s-0037-1603902. Läst 9 juni 2023.
- ^ Gray, Hans A.; Guan, Shanyuanye; Young, Tony J.; Dowsey, Michelle M.; Choong, Peter F.; Pandy, Marcus G. (2020-08). ”Comparison of posterior‐stabilized, cruciate‐retaining, and medial‐stabilized knee implant motion during gait” (på engelska). Journal of Orthopaedic Research 38 (8): sid. 1753–1768. doi:. ISSN 0736-0266. https://onlinelibrary.wiley.com/doi/10.1002/jor.24613. Läst 9 juni 2023.
- ^ Dowsey, Michelle M.; Gould, Daniel J.; Spelman, Timothy; Pandy, Marcus G.; Choong, Peter F. (2020-06). ”A Randomized Controlled Trial Comparing a Medial Stabilized Total Knee Prosthesis to a Cruciate Retaining and Posterior Stabilized Design: A Report of the Clinical and Functional Outcomes Following Total Knee Replacement”. The Journal of Arthroplasty 35 (6): sid. 1583–1590.e2. doi:. ISSN 0883-5403. http://dx.doi.org/10.1016/j.arth.2020.01.085. Läst 9 juni 2023.
- ^ Pelt, Christopher E.; Sandifer, Phillip A.; Gililland, Jeremy M.; Anderson, Mike B.; Peters, Christopher L. (2019-09). ”Mean Three-Year Survivorship of a New Bicruciate-Retaining Total Knee Arthroplasty: Are Revisions Still Higher Than Expected?”. The Journal of Arthroplasty 34 (9): sid. 1957–1962. doi:. ISSN 0883-5403. http://dx.doi.org/10.1016/j.arth.2019.04.030. Läst 9 juni 2023.