Diabetes
- Denna artikel handlar om Diabetes mellitus. Diabetes kan även syfta på Diabetes insipidus
| Diabetes mellitus | |
 Den blå ringen är en internationell symbol för diabetes. | |
| Klassifikation och externa resurser | |
|---|---|
| ICD-10 | E10–E14 |
| ICD-9 | 250 |
| Medlineplus | 001214 |
| eMedicine | med/546 emerg/134 |
| MeSH | C18.452.394.750 svensk C18.452.394.750 engelsk |
Diabetes mellitus, eller i dagligt tal diabetes, tidigare kallad sockersjuka eller bara socker, är en grupp endokrina sjukdomar, där mängden socker (glukos) i blodet är förhöjt.[1]
De vanligaste sorterna är typ 1-diabetes, där autoimmuna processer angriper bukspottkörteln så att den inte producerar tillräckligt av hormonet insulin,[2] och typ 2-diabetes, där cellerna ute i kroppen får en nedsatt känslighet för insulin så att det tillgängliga insulinet inte kan tas upp.[3] Diabetes är en folksjukdom med cirka 500 000 drabbade i Sverige.[1][4]
Typiska symptom för obehandlad diabetes är ökad törst och stora urinmängder samt trötthet.[1] Behandling innefattar sund kost, fysisk aktivitet, att hålla en normal kroppsvikt och att inte använda tobak.[1][5] Typ 1-diabetes måste behandlas med injektioner av insulin.[5] Typ 2-diabetes kan behandlas med läkemedel (tabletter som ökar insulinkänsligheten eller insulinfrisättningen) och eventuellt med insulin som tillägg.[5]
Klassifikation[redigera | redigera wikitext]
Diabetes finns i många olika former, och det finns i vissa fall gråzoner mellan diagnoserna. Förutom de typer som nämns nedan finns flera andra mindre diagnoser. Ibland kan man se begreppen typ 3- eller typ 4-diabetes, dessa betyder olika saker för olika personer och används inte som diagnos.[6][7][8]
Typ 1-diabetes[redigera | redigera wikitext]
Typ 1-diabetes är en autoimmun sjukdom där immunförsvaret angriper de insulinproducerande betacellerna i bukspottskörteln. Detta gör att den egna insulinproduktionen först minskar för att sedan helt upphöra, vilket måste behandlas med injektioner av insulin.[9][10]
I Sverige finns omkring 50 000 människor med sjukdomen.[4] Det är vanligast att debuten sker innan 20 års ålder och att den är akut, men sjukdomen kan också debutera senare.[11]
Typ 1-diabetes är delvis ärftlig, med flera kända gener som påverkar risken för diabetes.[9] Hos genetiskt känsliga personer verkar insjuknandet utlösas av en eller flera miljöfaktorer, till exempel en infektion av coxsackie B4-virus.[12][13][14] Livsstilsfaktorer har ingen inverkan på uppkomsten av typ 1-diabetes.[15] Ärftligheten är dock svag; omkring 90 % av alla barn som insjuknar i typ 1-diabetes har inga nära släktingar med sjukdomen och endast mellan 25 och 50 % av alla enäggstvillingar med typ 1-diabetes har en tvilling med diabetes.[9][10]
Typ 1-diabetes kallades tidigare barn- och ungdomsdiabetes, insulinkrävande diabetes eller juvenil diabetes. Man kan också se beteckningarna 1-diabetes eller T1.[16]
Typ 2-diabetes[redigera | redigera wikitext]
Typ 2-diabetes beror på att insulinreceptorerna på kroppens celler av okänd anledning reagerar mindre på insulin. Detta gör att mängden insulin som krävs för att tillgodogöra sig glukos ur blodet stiger varför blodsockret blir högt. Tillståndet behandlas främst genom livsstilsförändringar i form av motion, kostförändringar och rökstopp. Ofta behöver läkemedel i tablettform som minskar insulinresistensen användas. I vissa fall krävs insulininjektioner.[3]
Det finns omkring 400 000 typ 2-diabetiker i Sverige.[17] Debuten är ofta gradvis och sker ofta i vuxen ålder.[3] Ärftligheten för typ 2-diabetes är starkare än för typ 1.[17] Omkring 90 % av alla enäggstvillingar med typ 2-diabetes har en tvilling med sjukdomen.[17]
Tidigare namn på sjukdomen är icke-insulinkrävande diabetes eller åldersdiabetes.[18]
Graviditetsdiabetes[redigera | redigera wikitext]
Graviditetsdiabetes liknar typ 2-diabetes, men orsakas av att hormon som utsöndras från moderkakan ger insulinresistens. Behandlingen är främst kost- och motionsbaserad tillsammans med noggrann blodsockerkontroll, men ibland kan insulininjektioner behövas.[19]
Obehandlad graviditetsdiabetes gör att fostret får tillgång till stora mängder glukos vilket ger höga födelsevikter.[19]
Graviditetsdiabetes är en relativt vanlig komplikation under graviditet (1,5–2 % av alla graviditeter), varför blodsocker övervakas på mödravårdscentralerna och på många håll erbjuds glukosbelastning till gravida, dock saknas nationella riktlinjer och variationen är stor över landet.[20][21] Kvinnor som haft graviditetsdiabetes löper en ökad risk för att längre fram i livet få typ 2-diabetes.[22]
LADA[redigera | redigera wikitext]
LADA (engelska: latent autoimmune diabetes in adults) är en diabetesform som har egenskaper av både typ 1-diabetes och typ 2-diabetes. Personer med LADA har liksom personer med typ 1-diabetes en förminskad insulinproduktion på grund av en autoimmun reaktion mot cellerna som producerar insulin, men sjukdomsförloppet är långsammare och LADA drabbar i regel vuxna[23]. Å andra sidan uppvisar de även insulinresistens, i likhet med, men i mindre grad än personer med typ 2-diabetes. Studier har även visat att LADA delar en del riskfaktorer med typ 2-diabetes, som t.ex. övervikt[23]. Inledningsvis kan LADA ofta behandlas med livsstilsförändringar och tabletter som sänker blodsockernivån, men efter några år krävs i regel insulininjektioner.[6][10][24]
MODY[redigera | redigera wikitext]
MODY (engelska: maturity onset diabetes of the young) är en grupp diabetesvarianter som har starkare ärftliga drag än andra typer då anlagen är lokaliserade till endast en gen.[25][26] MODY debuterar oftast innan 25 års ålder och påminner om typ 2-diabetes men patienterna har i allmänhet en hög insulinkänslighet som gör att insulinbehandling kan försvåras då det lätt uppstår låga blodsockervärden. Behandlingen varierar som i fallet med typ 2 mellan kost, tabletter och insulininjektioner.[27]
Sekundär diabetes[redigera | redigera wikitext]
Sekundär diabetes innebär att diabetesen orsakas av en annan sjukdom eller skada.[1] Den kan till exempel uppstå efter en inflammation i bukspottkörteln, efter att bukspottskörteln avlägsnats kirurgiskt för att behandla cancer, på grund av endokrina sjukdomar som akromegali eller i samband med vissa medicinska behandlingar.[28] Sekundär diabetes kan försvinna om den bakomliggande sjukdomen behandlas. Denna typ kallas ibland diabetes typ 3c eller pankreatogen diabetes.[29][30]
Symptom och tecken[redigera | redigera wikitext]
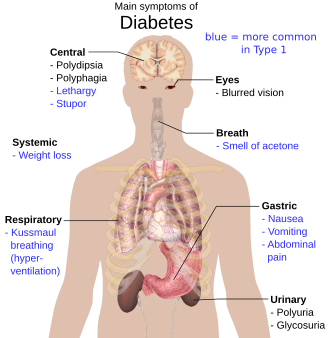
Vanliga symptom vid obehandlad diabetes är:
- Polydipsi (onormalt stor törst)
- Polyuri (onormalt stora urinmängder)
- Trötthet
- Viktminskning
- Acetonlukt i andedräkten
- Dimsyn (suddigt seende)
Diagnosen ställs genom att mäta blodsockernivån.
Patofysiologi[redigera | redigera wikitext]
Eftersom insulin är det viktigaste hormonet när det gäller regleringen av glukos till de flesta celler, primärt muskelceller, utom glattmuskelceller[31] där insulin verkar via IGF-1, samt fett- och leverceller, så spelar brist på insulin eller insensitivitet hos målcellerna en central roll vid alla typer av diabetes mellitus.
Det mesta av kolhydraterna i kosten omvandlas inom ett par timmar till monosackariden glukos, den huvudsakliga sockerarten i blodet. Insulin insöndras i blodet av betaceller i bukspottskörteln som ett svar på stigande glukosnivåer (till exempel efter måltid). Insulin gör det möjligt för de flesta av kroppens celler att ta upp glukos från blodet och att använda det som bränsle, inlagring eller konvertering till andra nödvändiga molekyler. Insulin är även en signal till muskler och levern att lagra in energi i form av glykogen. Detta bränsle kan sedan återbildas till glukos vid låga insulinnivåer.
Höga insulinnivåer ökar många anabola (uppbyggande) processer såsom celltillväxt och celldelning, proteinsyntes och fettinlagring. Insulin är en viktig anabol signal i många tvåvägsprocesser som antingen går i en anabol eller katabol (nedbrytande) riktning, ett viktigt exempel är ketosbildningen.
Om insulinnivån är otillräcklig, om cellernas svar är otillräckligt eller om insulinet självt är felaktigt så kommer glukosen inte tas hand om på rätt sätt. Resultatet är konstant hög blodglukos, dålig proteinsyntes och andra metabola fel som till exempel acidos.
Genetik[redigera | redigera wikitext]
Både typ 1- och typ 2-diabetes är åtminstone delvis ärftliga. Typ 1-diabetes verkar triggas av några (främst virala) infektioner, eller i en mindre vanlig grupp av stress eller miljöfaktorer (kemikalier och droger till exempel). Det finns ett genetiskt element i individuell susceptibilitet till några av de utlösande faktorerna som har spårats till särskilda HLA-genotyper (de genetiska försvarssystem som känner igen kroppsegna antigen). Men även hos de individer som har de ärftliga faktorerna så verkar det krävas en miljömässig utlösande faktor vid typ 1-diabetes, en liten del av dessa bär på en muterad gen som orsakar MODY (maturity onset diabetes of the young) som manifesterar sig senare i livet.
Det finns ett ännu starkare ärftlighetsmönster för typ 2-diabetes. Konkordansen bland enäggstvillingar är 90 %.[9] Möjliga gener vid typ 2-diabetes är bland annat KCNJ11 och TCF7L2.[32] Dessutom är fetma (som är en oberoende riskfaktor för diabetes) starkt genetiskt betingad.[33]
Fetma[redigera | redigera wikitext]
Fetma, i synnerhet bukfetma av manlig typ med mycket intraabdominellt fett, är en riskfaktor för typ 2-diabetes och kardiovaskulär sjukdom.[34]
Komplikationer[redigera | redigera wikitext]
Vid diabetes finns det risk för en rad komplikationer som följd av sjukdomen:
- Njursvikt på grund av diabetesnefropati
- Försämrad syn på grund av kärlförändring i ögats näthinna
- Nervpåverkan med exempelvis nedsatt känsel
- Högt blodtryck
- Problem med blodcirkulationen i benen, vilket kan leda till fot- och bensår
- Diabetiskt fotsyndrom (fotsår, infektion med mera)
- Neuroglukopeni, allvarlig sockerbrist i hjärnan
- Diabeteskoma på grund av: ketoacidos, hyperglykemiskt hyperosmolärt syndrom, eller, hos insulinbehandlade typ 1-diabetiker, hypoglykemi
De flesta ovan komplikationer uppkommer över en längre tid hos diabetiker, medan diabeteskoma och dess orsaker är akuta komplikationer hos personer med diabetes.
Ketoacidos[redigera | redigera wikitext]
Ketoacidos inträffar när kroppen inte får tillräckligt med insulin och istället som kompensation slår på en okontrollerad ketonproduktion.[35] Oftast händer detta vid typ 1-diabetes. Orsaken är då att insulinbristen hindrar glukoset att komma in i levercellerna. Cellerna tolkar detta som att sockerbrist råder varpå de kompenserar detta genom ketonkroppsbildning, trots att blodsockernivåerna är höga. Svältketoner uppkommer också normalt i mindre mängd vid motion och under längre sömn.
Ketonkroppar är egentligen fettsyrarester och används av kroppen som "nödsocker". För personer med diabetes typ 1 finns en daglig risk att få ketoner i blodet. Tre situationer finns då ketoner produceras av kroppen:
- Vid "äkta" svälttillstånd, det vill säga när glukosnivåerna i blodet är låga
- Vid "falska" svälttillstånd, som till exempel vid diabetes. Denna situation kan bli allvarlig och skall behandlas.
- Vid lågt intag av kolhydrater, så kallad lågkolhydratkost
Då glukoshalten i blodet är hög, men ketoner ändå produceras, inträder ett allvarligt tillstånd: ketonsyraförgiftning (ketoacidos). Kroppen anser att det inte finns socker i blodet men fortsätter att producera ketoner, vilka sänker blodets pH. Kroppen svarar genom att svettas (hyperhidros) och man får dålig andedräkt, samt att man kan utsöndra en dålig odör. Ökad urinering sker också då kroppen försöker att både ventilera genom andning och skölja ut ketonerna genom urinen. Dessutom verkar den höga blodsockerhalten urindrivande. Acetonliknande doft i andedräkten kan förnimmas med utandningsluften på grund av dess lättflyktighet.
Hypoglykemi[redigera | redigera wikitext]
Hypoglykemi inträffar då hjärnan blir utan socker, som är hjärnans bränsle. Symptomen är att man blir trött, grinig, får ont i benen, dålig hörsel, dålig syn och huvudvärk, akut hunger, skälvningar, kallsvett. Personen kan agera irrationellt och verka avskärmad från verkligheten samt misstas som berusad. Förloppet är väldigt snabbt och kan gå på 15 minuter från att vara hypoglykemisk till att sockerbristen i hjärnan uppstår. När detta händer stänger kroppen av diverse kroppsfunktioner och organ för att hålla hjärnan igång vilket gör att personen hamnar i koma. Tillståndet är livshotande och leder snabbt till döden om inte behandling sätts in omedelbart. Akutspruta med koncentrerad glukagon används vid dessa situationer. Efter det skall personen till sjukhus.
Diabetesfotsår och fotsyndrom[redigera | redigera wikitext]
Fotsår är sår på fötterna som framförallt drabbar personer med diabetes och med bristande arteriell cirkulation och är en vanlig orsak till amputation.[36] Fotkomplikationer hos personer med diabetes utgör ett allvarligt hot, såväl mot fötter och ben som mot individens överlevnad.[36] Den så kallade "diabetesfoten" inkluderar sår, infektioner och förstörelse av djupare vävnadslager associerade med neuropati och perifer kärlsjukdom i benen.[36] I Västvärlden är fotkomplikationer den vanligaste orsaken till sjukhusvistelse vid diabetes.[36] De med diabetes bör årligen låta sina fötter undersökas för att minska risken för uppkomst av fotsår.[36] Detta är extra viktigt bland de med dålig syn.[36] Vid förekomst av fotsår kan i värsta fall tårna och delar av eller hela foten behöva amputeras.[37]
Arbetssvårigheter[redigera | redigera wikitext]
En person med diabetes kan få det svårare att få det jobb han eller hon önskar. I yrken som polis, pilot, flygvärdinna, lastbil/buss/spårvagnsförare, och lokförare kan sjukdomen påverka möjligheten att utföra jobbet, då eventuella insulinkänningar påverkar prestandaförmågan, som är viktig i dessa yrken. Även brandmän och ambulanspersonal ingår bland dessa yrken, men här kan undantag göras.
Behandling[redigera | redigera wikitext]
Diabetesbehandling baseras framför allt på tre delar: kost, motion och läkemedel. De olika typerna av diabetes har olika fördelning mellan delarna men oftast finns alla tre med till någon del.[1]
Kosthållning[redigera | redigera wikitext]
Vid diagnostillfället är personer med typ 1-diabetes vanligen unga utan andra riskfaktorer än förhöjt blodglukos. Förutom insulinbehandling rekommenderas dessutom livsstilsåtgärder som syftar till att undvika övervikt och behålla en normal insulinkänslighet. Åtgärderna inkluderar främst ökad fysisk aktivitet, rökstopp och försiktighet med alkoholintag[38].
Typ 2-diabetes utgör mer än 80 procent av all diabetes. Vid diagnostillfället är personer med typ 2-diabetes vanligen i medelåldern eller äldre och har nästan alltid förekomst av andra riskfaktorer för hjärt-kärlsjukdom såsom högt blodtryck, blodfettrubbningar och övervikt/fetma. Behandlingstrappan vid typ 2-diabetes inleds med livsstilsförändringar inriktade på kost, fysisk aktivitet och rökstopp. Förändrade levnadsvanor kan ha gynnsamma effekter även på andra riskfaktorer för hjärt-kärlsjukdom som blodtryck, blodfetter och kroppsvikt[38].
Myndigheten Statens beredning för medicinsk och social utvärdering (SBU) publicerade år 2022 rapporten Mat vid diabetes[39], med syftet att granska och utvärdera positiva och negativa hälsoeffekter av mat och kostbehandling hos individer med typ 1-, typ 2- och graviditetsdiabetes, att analysera hälsoekonomiska aspekter och diskutera etiska frågor.
Den systematiska litteraturöversikten visar att risken är lägre för följdsjukdomar och/eller förtida död hos de personer med diabetes av typ 1 eller 2 som äter medelhavskost eller mat med större inslag av fibrer (t.ex. fullkorn, grönsaker och frukt) och baljväxter (t.ex. ärtor och bönor).[39] Detsamma gäller dem som konsumerar mer kaffe[39] och möjligen även dem som äter mer nötter[39]. Kost med en större andel enkelomättat fett i stället för mättat är kopplat till lägre risk för sjukdom och förtida död hos personer med typ 2-diabetes.[39]
En annan slutsats som presenterades i SBU-rapporten var att för personer som har typ 2-diabetes och behöver gå ner i vikt är det bättre för livskvaliteten, ”långtidsblodsockret” (HbA1c) och kroppsvikten att först kraftigt minska energiintaget med hjälp av lågenergipulver, och sen övergå till mat som bibehåller vikten, än att enbart genomföra vanlig kostbehandling.[39] Ytterligare en slutsats var att intensiv livsstilsbehandling där fysisk aktivitet kombineras med minskat energiintag och lågfettkost också har gynnsamma effekter vid typ 2-diabetes, på HbA1c, vikt, blodfetter och fysisk livskvalitet.[39] Däremot verkar inte denna behandling påverka förtida dödlighet eller psykisk livskvalitet[39], och inte heller risken att drabbas av hjärt-kärlsjukdom.[39]
Motion[redigera | redigera wikitext]
Motion är mycket viktigt för framgångsrik behandling och för en god metabol kontroll. Enligt behandlingsriktlinjerna för diabetes typ 2 rekommenderas motion för alla med diagnosen oavsett ålder. Rekommendationerna för motion ligger på minst 30 minuter per dag.[40] Fysisk aktivitet på minst 30 minuter de flesta dagar rekommenderas av Världshälsoorganisationen till alla, även dem utan diabetes, för att förebygga uppkomsten av typ 2-diabetes och förebygga dess komplikationer.[5] I syftet att nå en hälsosam kroppsvikt rekommenderas ytterligare fysisk aktivitet.[5]
Läkemedel[redigera | redigera wikitext]
Nationella behandlingsföreskrifter dikterar att alla patienter som diagnostiserats med typ 1-diabetes ska påbörja en insulinbehandling.[41] Insulin tillförs kroppen vanligtvis genom subkutana injektioner eller genom insulinpump.[41]
Om livsstilsförändringar som kosthållning och motion inte har tillräcklig effekt på blodsockret hos typ 2-diabetiker, kan läkemedel som ökar insulinkänsligheten och sänker blodglukosnivåerna användas. I första hand rekommenderas vanligen läkemedlet metformin.[42] Exempel på läkemedelsgrupper mot typ 2-diabetes som kan användas i tillägg är GLP-1-agonister, DPP-4-hämmare, SGLT2-hämmare och sulfonureider.[42] För typ 2-diabetes kan insulininjektioner behövas om övriga åtgärder inte har tillräcklig effekt.[43]
Transplantation av langerhanska öar[redigera | redigera wikitext]
En behandlingsform som används hos typ 1-diabetiker är transplantation av langerhanska öar från avlidna donatorer. De som behandlas med transplantation är främst är typ 1-diabetiker med svårkontrollerade hypoglykemier som de inte känner av. De flesta som får transplantation blir oberoende av tillfört insulin i flera år men måste behandlas med immunhämmande läkemedel.[44] Ö-transplantation begränsas av mängden tillgängliga donatorer och därför bedrivs forskning på laborativt skapade insulinproducerade celler.[45]
Historik[redigera | redigera wikitext]
Diabetes har känts till sedan antiken och behandlingar med varierande effekt finns beskrivna sedan medeltiden. Namnet Diabetes (grekiska: διαβήτης) myntades av Aretaeus från Kappadokien. Det kommer från det grekiska ordet διαβαίνειν, diabaínein som betyder "genompasserande" och som refererar till den stora mängden urin som passerar genom systemet. Thomas Willis lade år 1675 till ordet mellitus från det latinska ordet för "honung", en referens till den söta smaken på urinen. År 1776 bekräftade Matthew Dobson att den söta smaken berodde på att det fanns ett överskott på socker i urinen och blodet på diabetessjuka.[46]
Orsakerna bakom sjukdomen började förstås experimentellt omkring 1900. Joseph von Mering och Oskar Minkowski upptäckte 1889 att hundar som berövats sina bukspottskörtlar utvecklade alla tecken och symptom på diabetes och avled kort tid efteråt.[47] År 1910 föreslog Sir Edward Albert Sharpey-Schafer att personer som led av diabetes saknade ett visst ämne som normalt sett producerades av bukspottskörteln, han föreslog att man skulle kalla denna substans för insulin, från latinets insula, vilket betyder 'ö', vilket refererar till de insulinproducerande Langerhanska öarna i bukspottskörteln.[48] Bukspottskörtelns endokrina roll och beviset för att insulin verkligen existerar visades inte förrän 1921 när rumänen Nicolae Paulescu, professor i fysiologi i Bukarest, isolerade insulin. Senare återupprepade Sir Frederick Grant Banting och Charles Herbert Best von Merings och Minkowskis arbete och gick vidare och visade att de kunde reversera den inducerade diabetesen genom att ge hundarna ett extrakt från Langerhanska öar från friska hundar.[49] Man gick vidare och renade hormonet insulin från bukspottskörtlar av grisar vid Torontos Universitet vilket ledde till en effektiv behandling - insulininjektioner. Numera tillverkas syntetiskt insulin. Den första patienten som behandlades var den 14-årige Leonard Thompson, som på sjukhuset i Toronto fick en insulininjektion, den 11 januari 1922.[50]
För detta tilldelades Banting och laboratoriedirektören MacLeod Nobelpriset i fysiologi eller medicin 1923. Dessa två delade i efterhand prispengarna med resten av teamet, i synnerhet Best och kemisten Collip. Banting och Best gjorde patentet tillgängligt utan att ta något betalt, vilket medverkade till att produktionen av insulin och behandlingen av diabetes snabbt spred sig runt världen.
Se även[redigera | redigera wikitext]
- ATC-kod A10: Diabetesmedel – lista över läkemedelssubstanser
- Diabeteshund
- Svenska Diabetesförbundet
- Ung Diabetes
- Världsdiabetesdagen – uppmärksammas den 14 november
Referenser[redigera | redigera wikitext]
- ^ [a b c d e f] ”Diabetes”. Netdoktor.se. Arkiverad från originalet den 5 juli 2015. https://web.archive.org/web/20150705084914/http://www.netdoktor.se/diabetes/artiklar/diabetes-1-2/. Läst 3 juli 2015.
- ^ ”Diabetes typ 1”. 1177 Vårdguiden. http://www.1177.se/Fakta-och-rad/Sjukdomar/Diabetes-typ-1/. Läst 3 juli 2015.
- ^ [a b c] ”Diabetes typ 2”. 1177 Vårdguiden. http://www.1177.se/Fakta-och-rad/Sjukdomar/Diabetes-typ-2/. Läst 3 juli 2015.
- ^ [a b] ”Diabetes i siffror”. Svenska Diabetesförbundet. Arkiverad från originalet den 3 juli 2015. https://web.archive.org/web/20150703185043/http://www.diabetes.se/Diabetes/Om-diabetes/Diabetes-i-siffror/. Läst 3 juli 2015.
- ^ [a b c d e] ”Diabetes” (på brittisk engelska). Världshälsoorganisationen (WHO). 30 oktober 2018. http://www.who.int/news-room/fact-sheets/detail/diabetes. Läst 2 december 2018.
- ^ [a b] ”Dags att rita om diabeteskartan”. diabetesportalen.se. Arkiverad från originalet den 10 juli 2015. https://web.archive.org/web/20150710141213/http://diabetesportalen.se/arkiv-foer-nyheter/dags-att-rita-om-diabeteskartan/. Läst 9 juli 2015.
- ^ ”Diabetes - olika sjukdomar med likheter och särdrag”. diabetesportalen.se. Arkiverad från originalet den 10 juli 2015. https://web.archive.org/web/20150710151046/http://diabetesportalen.se/foerdjupning/diabetes-olika-sjukdomar-med-likheter-och-saerdrag/. Läst 9 juli 2015.
- ^ ”Klassifikation”. www.diabeteshandboken.se. http://www.diabeteshandboken.se/inneh%25C3%25A5ll/1.-klassifikation-13705935. Läst 9 juli 2015.
- ^ [a b c d] ”Typ 1-diabetes”. www.diabetes.se. Diabetesförbundet. Arkiverad från originalet den 5 juli 2015. https://web.archive.org/web/20150705180628/http://www.diabetes.se/sv/Diabetes/Om-diabetes/Typ-1-diabetes-/. Läst 9 juli 2015.
- ^ [a b c] ”Diabetes, typ 1”. Medibas. Arkiverad från originalet den 15 juli 2015. https://web.archive.org/web/20150715135443/http://handboken.medibas.se/endokrinologi/tillstand-och-sjukdomar/diabetes-mellitus/diabetes-typ-1-1173.html. Läst 9 juli 2015.
- ^ ”Diabetes typ 1, barn, insjuknande + handläggning av akuta situationer”. www.internetmedicin.se. http://www.internetmedicin.se/page.aspx?id=2448. Läst 9 juli 2015.
- ^ Gamble, D. R.; Taylor, K. W.; Cumming, H.. ”Coxsackie Viruses and Diabetes Mellitus”. British Medical Journal 4 (5887): sid. 260-262. ISSN 0007-1447. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1587352/. Läst 9 juli 2015.
- ^ Laitinen, Olli H.; Honkanen, Hanna; Pakkanen, Outi. ”Coxsackievirus B1 Is Associated With Induction of β-Cell Autoimmunity That Portends Type 1” (på engelska). Diabetes 63 (2): sid. 446-455. doi:. ISSN 0012-1797. http://diabetes.diabetesjournals.org/content/63/2/446. Läst 9 juli 2015.
- ^ Ylipaasto, P.; Klingel, K.; Lindberg, A. M.. ”Enterovirus infection in human pancreatic islet cells, islet tropism in vivo and receptor involvement in cultured islet beta cells” (på engelska). Diabetologia 47 (2): sid. 225-239. doi:. ISSN 0012-186X. https://link.springer.com/article/10.1007/s00125-003-1297-z. Läst 9 juli 2015.
- ^ ”Får man typ 1 diabetes om man äter för mycket socker?”. Hjärt-Lungfonden. http://www.hjart-lungfonden.se/Forskning/Fraga-om-forskning/Diabetes1/Far-man-typ-1-diabetes-om-man-ater-for-mycket-socker/. Läst 9 juli 2015.
- ^ ”Ordlista”. TEDDY-studien. http://www.med.lu.se/teddy/studien/ordlista. Läst 9 juli 2015.
- ^ [a b c] ”Typ 2-diabetes”. Svenska Diabetesförbundet. Arkiverad från originalet den 28 juni 2018. https://web.archive.org/web/20180628044329/https://www.diabetes.se/sv/Diabetes/Om-diabetes/Typ-2-diabetes/. Läst 2 december 2018.
- ^ ”Allt om typ 2-diabetes”. doktorn.com. http://www.doktorn.com/artikel/allt-om-typ-2-diabetes. Läst 9 juli 2015.
- ^ [a b] ”Graviditetsdiabetes”. Diabetesförbundet. Arkiverad från originalet den 5 juli 2015. https://web.archive.org/web/20150705162533/http://www.diabetes.se/sv/Diabetes/Om-diabetes/Andra-diabetes-typer/. Läst 9 juli 2015.
- ^ ”Gränsvärden för graviditetsdiabetes”. www.socialstyrelsen.se. Arkiverad från originalet den 10 juli 2015. https://web.archive.org/web/20150710200316/http://www.socialstyrelsen.se/riktlinjer/beslutsstodforbehandling/gransvardenforgraviditetsdiabetes. Läst 9 juli 2015.
- ^ ”Socialstyrelsen föreslår sänkta gränsvärden för graviditetsdiabetes”. www.socialstyrelsen.se. Arkiverad från originalet den 10 juli 2015. https://web.archive.org/web/20150710195153/http://www.socialstyrelsen.se/pressrum/debattartiklar/socialstyrelsenforeslarsanktagransvardenforgraviditetsdiabetes. Läst 9 juli 2015.
- ^ ”Graviditetsdiabetes”. 1177 Vårdguiden. http://www.1177.se/Fakta-och-rad/Sjukdomar/Graviditet-och-diabetes-typ-2/. Läst 9 juli 2015.
- ^ [a b] Carlsson, Sofia (2019). ”Etiology and Pathogenesis of Latent Autoimmune Diabetes in Adults (LADA) Compared to Type 2 Diabetes” (på english). Frontiers in Physiology 10. doi:. ISSN 1664-042X. https://www.frontiersin.org/articles/10.3389/fphys.2019.00320/full. Läst 3 juni 2020.
- ^ ”LADA”. Svenska diabetesförbundet. Arkiverad från originalet den 13 juli 2015. https://web.archive.org/web/20150713171246/http://www.diabetes.se/Diabetes/Om-diabetes/LADA/. Läst 13 juli 2015.
- ^ ”MODY - en enda gen felar”. diabetesportalen.se. Arkiverad från originalet den 12 juli 2015. https://web.archive.org/web/20150712021827/http://diabetesportalen.se/foerdjupning/diabetes-olika-sjukdomar-med-likheter-och-saerdrag/mody-en-enda-gen-felar/. Läst 13 juli 2015.
- ^ ”MODY – en autosomalt dominant form av diabetes”. Läkartidningen. Arkiverad från originalet den 14 juli 2015. https://web.archive.org/web/20150714010728/http://ww2.lakartidningen.se/07engine.php?articleId=7466. Läst 13 juli 2015.
- ^ ”MODY, Vägledning för diabetespatienter med bekräftad genetisk mutation”. www.skane.se. Arkiverad från originalet den 14 juli 2015. https://web.archive.org/web/20150714012432/http://www.skane.se/sv/Webbplatser/Labmedicin_Skane/Rad--Stod/Vagledning-bekraftad-mutation-MODY/. Läst 13 juli 2015.
- ^ Ganda, Om P. MD. ”Chapter 5 Prevalence and Incidence of Secondary and Other Types of Diabetes”. Diabetes in America (2nd Edition). http://www.niddk.nih.gov/about-niddk/strategic-plans-reports/Pages/diabetes-america-2nd-edition.aspx. Läst 13 juli 2015 Arkiverad 4 juli 2015 hämtat från the Wayback Machine.
- ^ Åke; rén-S; berg; Emeritus, Professor; Gastrocentrum; universitetssjukhuset, Karolinska (24 februari 2016). ”Nya rön kan förklara debut av diabetes vid pankreascancer”. Läkartidningen. https://lakartidningen.se/klinik-och-vetenskap-1/kommentar/2016/02/nya-ron-kan-forklara-debut-av-diabetes-vid-pankreascancer/. Läst 15 januari 2022.
- ^ ”Så ser sambandet ut mellan diabetespatienten och EPI”. www.pankreassjukdomar.se. https://www.pankreassjukdomar.se/sv-se/epi-och-associerade-sjukdomar/diabetespatienten-och-epi. Läst 15 januari 2022.
- ^ Dahlkvist, HH (1983). "Diabetes and Metabolism in Vascular Smooth Muscle. An Experimental Study". Linköping University medical dissertations, ISBN 91-7372-655-9.
- ^ Rother, Kristina I. (2007-04-12). ”Diabetes Treatment — Bridging the Divide”. The New England journal of medicine 356 (15): sid. 1499–1501. doi:. ISSN 0028-4793. PMID 17429082. PMC: PMC4152979. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4152979/. Läst 2 december 2018.
- ^ Walley, Andrew J.; Blakemore, Alexandra I. F.; Froguel, Philippe (2006-10-15). ”Genetics of obesity and the prediction of risk for health”. Human Molecular Genetics 15 Spec No 2: sid. R124–130. doi:. ISSN 0964-6906. PMID 16987875. https://www.ncbi.nlm.nih.gov/pubmed/16987875. Läst 2 december 2018.
- ^ Smith, Sidney C. (2007-3). ”Multiple risk factors for cardiovascular disease and diabetes mellitus”. The American Journal of Medicine 120 (3 Suppl 1): sid. S3–S11. doi:. ISSN 1555-7162. PMID 17320520. https://www.ncbi.nlm.nih.gov/pubmed/17320520. Läst 2 december 2018.
- ^ ”Diabetic ketoacidosis: MedlinePlus Medical Encyclopedia” (på engelska). medlineplus.gov. https://medlineplus.gov/ency/article/000320.htm. Läst 4 augusti 2018.
- ^ [a b c d e f] ”Svårläkta sår hos äldre - prevention och behandling”. Statens beredning för medicinsk och social utvärdering (SBU). sid. 40-46. http://www.sbu.se/sv/publikationer/SBU-utvarderar/svarlakta-sar-hos-aldre---prevention-och-behandling/. Läst 14 november 2017.
- ^ Iraj, Bijan; Khorvash, Fariborz; Ebneshahidi, Alireza; Askari, Gholamreza. ”Prevention of Diabetic Foot Ulcer”. International Journal of Preventive Medicine 4 (3): sid. 373–376. ISSN 2008-7802. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3634178/. Läst 20 juni 2017.
- ^ [a b] ”Mat vid diabetes”. www.sbu.se. Statens beredning för medicinsk och social utvärdering (SBU); Swedish Agency for Health Technology Assessment and Assessment of Social Services. 5 maj 2010. https://www.sbu.se/sv/publikationer/SBU-utvarderar/mat-vid-diabetes/. Läst 24 september 2019.
- ^ [a b c d e f g h i] ”Mat vid diabetes. En systematisk översikt med utvärdering av effekter samt hälsoekonomiska och etiska aspekter.”. SBU, Statens beredning för medicinsk och social utvärdering. 17 mars 2022. https://www.sbu.se/345. Läst 17 mars 2022.
- ^ Attwall. ”Diabetes typ 2, peroral och annan behandling”. https://internetmedicin.se/page.aspx?id=337. Läst 27 november 2018.
- ^ [a b] ”Diabetes typ 1, insulinbehandling”. Internmedicin.se. https://internetmedicin.se/page.aspx?id=418. Läst 26 november 2018.
- ^ [a b] Maruthur, Nisa M.; Tseng, Eva; Hutfless, Susan; Wilson, Lisa M.; Suarez-Cuervo, Catalina; Berger, Zackary (2016-06-07). ”Diabetes Medications as Monotherapy or Metformin-Based Combination Therapy for Type 2 Diabetes: A Systematic Review and Meta-analysis”. Annals of Internal Medicine 164 (11): sid. 740–751. doi:. ISSN 1539-3704. PMID 27088241. https://www.ncbi.nlm.nih.gov/pubmed/27088241. Läst 2 december 2018.
- ^ ”Läkemedel vid typ 2-diabetes”. 1177 Vårdguiden. http://www.1177.se/Fakta-och-rad/Rad-om-lakemedel/Lakemedel-vid-typ-2-diabetes-/. Läst 2 mars 2016.
- ^ ”Clinical pancreatic islet transplantation”. doi:. https://pubmed.ncbi.nlm.nih.gov/27834384/. Läst 19 mars 2021.
- ^ ”Emerging routes to the generation of functional β-cells for diabetes mellitus cell therapy”. doi:. https://pubmed.ncbi.nlm.nih.gov/32587391/. Läst 19 mars 2021.
- ^ Dobson, M. (1776). "Nature of the urine in diabetes". Medical Observations and Inquiries 5: 298–310.
- ^ Von Mehring J, Minkowski O. (1890). "Diabetes mellitus nach pankreasexstirpation.". Arch Exp Pathol Pharmakol 26: 371-387.
- ^ Patlak M (2002). "New weapons to combat an ancient disease: treating diabetes". FASEB J 16 (14): 1853. PMID 12468446
- ^ Banting FG, Best CH, Collip JB, Campbell WR, Fletcher AA (1922). ”Pancreatic extracts in the treatment of diabetes mellitus”. Canad Med Assoc J. 12(3): sid. 141-146. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1524425/. Läst 16 december 2014.
- ^ Millennium - årtusendets bok, red. Jan Hansson, utgiven av Göteborgs-Posten 1999 s.147
Externa länkar[redigera | redigera wikitext]
 Wikimedia Commons har media som rör Diabetes.
Wikimedia Commons har media som rör Diabetes.- Diabetes på 1177 Vårdguiden
|
