Hypertoni
| Högt blodtryck | |
| Synonymer: hypertoni, arteriell hypertoni, hypertension | |
| Latin: hypertonia | |
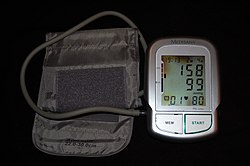 En automatisk blodtrycksmätare som visar arteriell hypertension med ett systoliskt blodtryck på 158 mmHg, och ett diastoliskt blodtryck på 99 mmHg. Hjärtfrekvensen är 80 slag per minut. | |
| Klassifikation och externa resurser | |
|---|---|
| ICD-10 | I10, I11, I12, I13, I15 |
| ICD-9 | 401 |
| OMIM | 145500 |
| DiseasesDB | 6330 |
| Medlineplus | 000468 |
| eMedicine | med/1106 ped/1097 emerg/267 |
| MeSH | svensk engelsk |
Hypertoni, även kallat högt blodtryck, är en kronisk sjukdom där blodtrycket i artärerna är förhöjt. Detta leder till en ökad arbetsbelastning för hjärtat och ökar risken för många följdsjukdomar, framförallt stroke, hjärtsvikt och njursvikt men även artärsjukdomar såsom aneurysm och perifer arteriell sjukdom.
Definition[redigera | redigera wikitext]
Blodtrycket mäts med två mått, systoliskt och diastoliskt, mäts i enheten mmHg (millimeter kvicksilver) och anges vanligen med snedstreck mellan systoliskt och diastoliskt tryck, t.ex. "120/80 mmHg". Systoliskt tryck är det högsta tryck som kan uppmätas då hjärtat kontraheras (drar ihop sig) i systole, diastoliskt tryck är det tryck som kvarstår i blodkärlen då hjärtat slappnar av och fylls i diastole. Normalt blodtryck i vila är ca 100–140 mmHg systoliskt och 60–90 mmHg diastoliskt. Högt blodtryck föreligger om trycket under en längre tid är lika med eller högre än 140/90 mmHg.
Även måttlig förhöjning av blodtrycket är kopplat till en förkortad medellivslängd. Kost- och livsstilsförändringar kan förbättra kontrollen över blodtrycket och minska riskerna för komplikationer i samband med dålig hälsa. Läkemedelsbehandling är dock ofta nödvändigt för personer där livsstilsförändringar inte avhjälper de medicinska problemen.
Klassificering[redigera | redigera wikitext]
| Klassificering (JNC7) [1] | Systoliskt tryck | Diastoliskt tryck | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| Normalt | 90–119 | 12–15,9 | 60–79 | 8,0–10,6 |
| Prehypertoni | 120–139 | 16,0–18,5 | 80–89 | 10,7–11,9 |
| Hypertoni, grad 1 | 140–159 | 18,7–21,2 | 90–99 | 12,0–13,2 |
| Hypertoni, grad 2 | ≥ 160 | ≥ 21,3 | ≥ 100 | ≥ 13,3 |
| Isolerad systolisk hypertoni | ≥ 140 | ≥ 18,7 | < 90 | < 12,0 |
Hypertoni klassificeras som antingen primär (essentiell) hypertoni eller sekundär hypertoni. Cirka 90–95 procent av fallen klassas som "primär hypertoni", vilket innebär högt blodtryck utan någon tydlig bakomliggande medicinsk orsak.[2] Andra tillstånd som påverkar njurarna, artärerna, hjärtat eller det endokrina systemet orsakar de övriga 5–10 procent av fallen (sekundär hypertoni).
Vuxna[redigera | redigera wikitext]
Hos personer över 18 år definieras hypertoni som ett systoliskt och/eller diastoliskt blodtrycksmått som genomgående är högre än accepterade normalvärden (för närvarande 139 mmHg systoliskt, 89 mmHg diastoliskt: se tabell). Om mätningarna utförs över 24 timmar med en apparat som individen bär på sig eller med utrustning i hemmet, används lägre tröskelvärden (135 mmHg systoliskt och 85 mmHg diastoliskt).[3]
Nyare internationella riktlinjer har delat in blodtrycksvariationer i ytterligare kategorier, som inte betecknas som hypertoni utan i stället markerar vad som utgör risk för hypertoni. JNC7 (2003)[1] använder termen prehypertoni för blodtryck i intervallet 120–139 mmHg systoliskt respektive 80–89 mmHg diastoliskt, medan ESH-ESK-riktlinjerna (2007)[4] och BHS IV (2004)[5] använder kategorierna optimalt, normalt och högt normalt för att dela upp tryck under 140 mmHg systoliskt och 90 mmHg diastoliskt.
Hypertoni kan även delas in i olika grupper. JNC7 skiljer mellan hypertoni stadium I, hypertoni stadium II och isolerad systolisk hypertoni. Isolerad systolisk hypertoni betecknar förhöjt systoliskt tryck med normalt diastoliskt tryck och är vanligt hos äldre.[1] Riktlinjerna från ESH-ESK (2007)[4] och BHS IV (2004),[5] definierar ett tredje stadium (stadium III) av hypertoni för personer med systoliskt blodtryck över 179 mmHg eller med diastoliskt tryck över 109 mmHg.
Hypertoni betecknas som resistent om läkemedel inte sänker blodtrycket till normala nivåer.[1]
Barn och ungdomar[redigera | redigera wikitext]
Hypertoni förekommer relativt ofta hos barn och ungdomar (2–9 procent beroende på ålder, kön och etnicitet) [6] och förknippas med långsiktiga hälsorisker.[7]
Det har rekommenderats att barn över tre år får sitt blodtryck kontrollerat då de genomgår rutinmässig medicinsk vård eller vid kontroller. Högt blodtryck bekräftas vid upprepade besök innan ett barn kan diagnosticeras med högt blodtryck.[7] Blodtrycket hos barn ökar med åldern. För barn definieras hypertoni om ett genomsnitt av systoliskt eller diastoliskt blodtryck mätt vid tre eller flera tillfällen är lika med eller högre än den 95:e percentilen för barnets kön, ålder och längd. Prehypertoni hos barn definieras som ett genomsnittligt systoliskt eller diastoliskt blodtryck som är högre än eller lika med den 90:e percentilen, men mindre än den 95:e percentilen.[7]
Hos ungdomar rekommenderas att hypertoni och prehypertoni diagnostiseras och klassificeras med samma kriterier som används för vuxna.[7]
Nyfödda och spädbarn[redigera | redigera wikitext]
Hypertoni hos spädbarn är sällsynt och förekommer hos cirka 0,2 till 3 procent av de nyfödda. Blodtrycket mäts inte rutinmässigt hos friska nyfödda.[8] Hypertoni är vanligare hos nyfödda med andra komplikationer. En rad faktorer som gestationsålder, dvs. ålder räknat från befruktning, och födelsevikt måste beaktas för att avgöra om blodtrycket är normalt hos ett nyfött barn.[8]
Tecken och symptom[redigera | redigera wikitext]
Hypertoni ger sällan några symptom och identifieras vanligen vid screening eller när en person söker vård för orelaterade hälsoproblem (s.k. en passant fynd). Vissa människor med högt blodtryck rapporterar huvudvärk (särskilt mot baksidan av huvudet och på morgonen) samt yrsel, svindel, tinnitus (surrande eller väsande i öronen), förändrad syn eller svimningsepisoder.[9]
Vid en hälsokontroll kan högt blodtryck misstänkas då hypertensiv retinopati upptäcks vilket kan ske vid granskning av ögonbotten genom oftalmoskopi.[10] Traditionellt graderas svårighetsgraden av de förändringar som orsakats av hypertensiv retinopati från I till IV, även om de mildare formerna kan vara svår att skilja från varandra.[10] Oftalmoskopifynd kan också ge en bild av hur länge en person lidit av högt blodtryck.[9]
Sekundär hypertoni[redigera | redigera wikitext]
Vissa ytterligare tecken och symptom kan tyda på sekundär hypertoni, eller högt blodtryck som beror på en identifierbar orsak som t.ex. njursjukdomar eller olika endokrina sjukdomar. Till exempel kan omfördelning av kroppsfettet från underhud till bukfetma, diabetesliknande glukosintolerans, månansikte, en fettknöl i nacken och lila bristningar tyda på Cushings syndrom.[11] Hypertyreos och akromegali kan också orsaka högt blodtryck och har utöver hypertoni även karakteristiska symptom och tecken.[11] Ett blåsljud från buken kan tyda på njurartärstenos (förträngning av artärerna som försörjer njurarna), vilket kan leda till sekundär hypertoni. Sänkt blodtryck i benen eller avsaknad av puls i lårbensartär kan tyda på aortakoarktation (en förträngning av kroppspulsådern strax efter den lämnar hjärtat). Hypertoni som varierar kraftigt med huvudvärk, hjärtklappning, blekhet och svettningar föranleder misstankar om feokromocytom.[11]
Hypertensiv kris[redigera | redigera wikitext]
Kraftigt förhöjt blodtryck (systoliskt tryck ≥ 180 eller diastoliskt tryck ≥ 110 mmHg), betecknas ibland accelererad hypertoni eller "hypertensiv kris" och ger hög risk för komplikationer. Även sådana blodtryck behöver inte ge symptom, men patienter kan ibland rapportera huvudvärk (22 procent av fallen) [12] och yrsel.[9] Andra symptom på hypertensiv kris kan innefatta synnedsättning eller andnöd på grund av hjärtsvikt eller en allmän sjukdomskänsla på grund av njursvikt.[11] De flesta människor som upplever hypertensiv kris har sedan tidigare ett känt förhöjt blodtryck, men ytterligare utlösningsmekanismer kan ha lett till en plötslig ytterligare höjning.[13]
"Akut hypertoni", tidigare benämnd "malign hypertoni", uppstår när det finns tecken på direkt skada på ett eller flera organ som ett resultat av det kraftigt förhöjda blodtrycket. Denna skada kan inkludera hypertensiv encefalopati, som orsakas av svullnad och dysfunktion i hjärnan, och känns igen på huvudvärk och en förändrad vakenhetsgrad (förvirring eller dåsighet). Retinalt papillödem och blödningar och exsudat från fundus av ögat är ett annat tecken på skador på ögat. Bröstsmärta kan indikera skada på hjärtmuskeln (som kan utvecklas till hjärtinfarkt eller ibland aortadissektion; ruptur i den inre väggen i aorta. Andnöd, hosta och upphostningar av blodfärgat slem är karakteristiska tecken på lungödem. Detta tillstånd är en uppsvällning av lungvävnaden på grund av svikt i vänster hjärtkammare, det vill säga att vänster hjärtkammare inte kan pumpa blod från lungorna till artärsystemet tillräckligt bra.[13] Snabb försämring av njurfunktionen (akut njurskada) och mikroangiopatisk hemolytisk anemi (att blodcellerna förstörs) kan också förekomma.[13] I dessa situationer är snabb sänkning av blodtrycket nödvändigt för att stoppa pågående organskada.[13] Det finns däremot inga bevis för att blodtryck måste sänkas snabbt vid subakut hypertoni där det inte finns några bevis för skador på målorgan, och alltför aggressiv sänkning av blodtrycket är inte riskfritt.[11] Användning av orala läkemedel för att sänka blodtrycket gradvis under 24 till 48 timmar förespråkas vid subakut hypertoni.[13]
Graviditet[redigera | redigera wikitext]
Hypertoni förekommer vid cirka 8–10 procent av alla graviditeter.[11] De flesta kvinnor med hypertoni under graviditeten har sedan tidigare primär hypertoni. Högt blodtryck under graviditeten kan vara det första tecknet på preeklampsi (även kallat havandeskapsförgiftning), ett allvarligt tillstånd under graviditetens andra hälft och några veckor efter förlossningen.[11] En diagnosticerad preeklampsi innefattar förhöjt blodtryck och proteinförekomst i urinen.[11] Preeklampsi förekommer vid cirka 5 procent av alla graviditeter och är orsaken till omkring 16 procent av alla fall av mödradödlighet i världen.[11] Preeklampsi dubblar också risken för att barnet skall dö.[11] I allmänhet ger preeklampsi inga symptom utan upptäcks via rutinkontroller. Då det förekommer symptom på preeklampsi är dessa vanligen huvudvärk, synstörningar (ofta "blixtrande ljus"), kräkningar, epigastriesmärta (smärta i övre delen av magen under bröstbenet) och ödem (svullnad). Preeklampsi kan i vissa fall utvecklas till ett livshotande tillstånd som kallas eklampsi (eller graviditetskramp). Eklampsi innefattar akut hypertoni med flera allvarliga komplikationer, bland andra synförlust, svullnad i hjärnan, tonisk-kloniska anfall eller konvulsioner, njursvikt, lungödem och disseminerad intravasal koagulation (en blodkoagulationssjukdom).[11][14]
Spädbarn och barn[redigera | redigera wikitext]
Låg viktökning, epileptiska anfall, irritabilitet, brist på energi och andningssvårigheter[15] kan uppstå i samband med hypertoni hos nyfödda barn och hos yngre spädbarn. Hos äldre spädbarn och barn i övriga åldrar kan hypertoni orsaka huvudvärk, oförklarad irritabilitet, trötthet, undermålig viktökning, dimsyn, näsblod och ansiktsförlamning.[8][15]
Komplikationer[redigera | redigera wikitext]
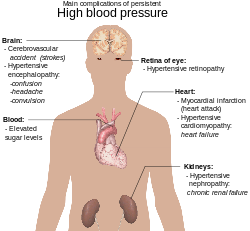
Hypertoni är den viktigaste förebyggbara riskfaktorn av för tidig död i världen.[16] Med hypertoni följer ökad risk för ischemisk hjärtsjukdom,[17] slaganfall (stroke),[11] perifer vaskulär sjukdom,[18] och andra kardiovaskulära sjukdomar, exempelvis hjärtsvikt, aortaaneurysm, diffus åderförkalkning och lungemboli.[11] Hypertoni utgör också en riskfaktor för kognitiv nedsättning, demens och kronisk njursjukdom.[11] Andra komplikationer kan vara hypertensiv retinopati eller hypertensiv nefropati.[19]
Orsaker[redigera | redigera wikitext]
Primär hypertoni[redigera | redigera wikitext]
Primär (essentiell) hypertoni är den vanligaste formen av hypertoni, och den ligger bakom 90–95 procent av alla fall av hypertoni.[2] I nästan alla moderna samhällen stiger blodtrycket med ålder och risken för hypertoni i senare skeden av livet är betydande.[20] Hypertoni är ett resultat av en komplex interaktion mellan gener och miljöfaktorer. Ett flertal vanliga gener med en liten inverkan på blodtrycket har identifierats[21] liksom några sällsynta gener med stor inverkan på blodtrycket[22] men fortfarande vet man ganska lite om de genetiska orsakerna till hypertoni. Flera miljöfaktorer påverkar blodtrycket; livsstilsfaktorer som sänker blodtrycket är till exempel minskat intag av salt,[23] och konsumtion av fett och ökad konsumtion av frukt (Dietary Approaches to Stop Hypertension (DASH-diet)). Träning,[24] viktminskning[25] och minskat intag av alkohol bidrar också till att sänka blodtrycket.[26] Andra faktorer som påverkar är stressnivå,[24] koffeinintag,[27] och brist på vitamin D[28] men de är inte lika tydliga. Insulinresistens (vanligt vid fetma och som är en komponent vid så kallat syndrom X , eller metabolt syndrom) tros också bidra till hypertoni.[29] Nya studier har också antytt att händelser tidigt i livet (till exempel låg födelsevikt, en mor som röker och brist på amning) kan utgöra riskfaktorer för essentiell eller primär hypertoni hos vuxna.[30] Exakt hur och enligt vilka mekanismer dessa faktorer påverkar hypertoni hos vuxna är däremot oklart.[30]
Sekundär hypertoni[redigera | redigera wikitext]
Sekundär hypertoni uppstår till följd av identifierbara orsaker. Njursjukdom är den vanligaste sekundära orsaken bakom hypertoni.[11] Hypertoni kan också orsakas av endokrina eller hormonella tillstånd som Cushings syndrom, giftstruma, hypotyreos, akromegali, Conns sjukdom eller hyperaldosteronism, hyperparatyreos och feokromocytom.[11][31] Andra orsaker till sekundär hypertoni är bland annat fetma, sömnapné, graviditet, aortakoarktation, överdriven konsumtion av lakrits och vissa receptbelagda mediciner, örtkurer och narkotika.[11][32]
Patofysiologi[redigera | redigera wikitext]
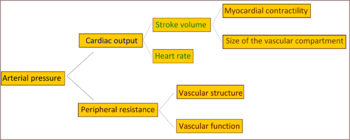
Hos de flesta personer med fastställd primär hypertoni svarar ett ökat motstånd (resistens) mot blodflödet (total perifer resistens) för det höga trycket, medan hjärtminutvolymen förblir normal.[33] Det finns bevis för att en del yngre personer med prehypertoni eller “borderline-hypertoni” har en hög hjärtminutvolym, en förhöjd hjärtfrekvens (puls) och normal perifer resistens. Det här tillståndet kallas hyperkinetisk borderline-hypertoni.[34] Dessa individer utvecklar typiska drag av fastställd primär hypertoni senare i livet då deras hjärtminutvolym sjunker och den perifera resistensen stiger med åldern.[34] Huruvida detta mönster är typiskt för alla personer som till slut utvecklar hypertoni är omtvistat.[35] Förhöjd perifer resistens vid fastställd hypertoni kan huvudsakligen tillskrivas strukturella förträngningar i små artärer och arterioler.[36] En minskning av antalet eller av tätheten hos kapillärerna kan också vara en bidragande orsak till perifer resistens.[37] Hypertoni har också ett samband med minskad dilatation-konstriktionskapacitet hos de perifera venerna,[38] vilket kan öka blodets återflöde till hjärtat, öka hjärtats preload och slutligen orsaka diastolisk dysfunktion. Huruvida förhöjd aktiv sammandragning av blodkärlen spelar en roll vid fastställd essentiell hypertoni är oklart.[39]
Pulstrycket (skillnaden mellan det systoliska och det diastoliska blodtrycket) stiger ofta hos äldre personer med hypertoni. En sådan situation kan exempelvis innebära att det systoliska trycket är onormalt högt, medan det diastoliska trycket kan vara normalt eller lågt. Det här tillståndet benämns isolerad systolisk hypertoni.[40] Högt pulstryck hos äldre personer med hypertoni eller isolerad systolisk hypertoni förklaras med förhöjd artärstelhet eller ateroskleros, som är typiskt i samband med åldrande och som kan förvärras av högt blodtryck.[41] Många mekanismer har föreslagits ligga bakom förhöjd resistens i artärsystemet vid hypertoni. De flesta bevisen omfattar en eller båda av följande orsaker:
- Störningar i njurarnas salt- och vattenreglering, i synnerhet abnormaliteter i det intrarenala renin-angiotensinsystemet[42]
- Abnormaliteter i det sympatiska nervsystemet[43]
Dessa mekanismer utesluter inte varandra och det är troligt att båda i viss utsträckning är bidragande i de flesta fall av primär hypertoni. Det har också föreslagits att endotelial dysfunktion (dysfunktion i blodkärlens inre skikt - endotelet) och vaskulär inflammation också kan bidra till förhöjd perifer resistens och till vaskulära skador vid hypertoni.[44][45]
Diagnos[redigera | redigera wikitext]
| System | Test |
|---|---|
| Njur- | Mikroskopisk urinanalys, proteinuri, serum BUN (ureakväve i blodet) och/eller kreatinin |
| Endokrina | Serum natrium, kalium, kalcium, TSH (tyreoideastimulerande hormon). |
| Metaboliska | Fastande blodglukos, totalkolesterol, HDL- och LDL-kolesterol, triglycerider |
| Övriga | Hematokrit, elektrokardiogram och toraxröntgen |
| Sources: Harrison's principles of internal medicine[46] others[47][48][49][50][51] | |
Hypertoni diagnostiseras då patienten har ett kontinuerligt högt blodtryck. Traditionellt[3] kräver en diagnos tre separata mätningar med en blodtrycksmätare med en månads intervall mellan varje.[52] En initial bedömning av patienter med hypertoni innefattar en fullständig anamnes och en läkarundersökning. Då 24-timmars telemetriskblodtrycksmätning och blodtrycksmätare för hemmabruk finns tillgängliga så har vikten av att undvika att feldiagnostisera patienter med "vitrockshypertoni" eller "white-coat syndrom" lett till att rutinerna ändrats. Detta fenomen får sitt namn av hur patienter kan ha högre blodtryck då de träffar sina läkare, då de "blir nervösa" av den vita rocken.[källa behövs] Gällande praxis i Storbritannien innebär att man följer upp en kliniskt uppmätt enstaka förhöjning med telemetri. Uppföljningen kan också utföras, dock inte lika bra, med en hemmablodtrycksmätare under en period på sju dagar.[3]
Då diagnosen hypertoni väl är ställd, försöker läkarna efter att identifiera den bakomliggande orsaken utifrån riskfaktorer och andra symptom om sådana finns. Sekundär hypertoni är vanligare hos barn i förpuberteten och de flesta fallen orsakas av njursjukdom. Primär eller essentiell hypertoni är vanligare hos tonåringar och har flera riskfaktorer, innefattande fetma och hypertoni i familjen.[53] Laboratorietest kan också göras för att identifiera eventuella orsaker till sekundär hypertoni, och för att fastställa om hypertonin har skadat hjärta, ögon och njurar. Ytterligare test för diabetes och höga kolesterolvärden görs eftersom dessa sjukdomar utgör riskfaktorer för att utveckla hjärtsjukdomar och kan kräva behandling.[2]
Serumkreatinin mäts för att kontrollera förekomst av njursjukdom, som antingen kan vara orsaken till eller ett resultat av hypertonin. Fristående mätning av serumkreatinin kan göra att den glomerulära filtrationshastigheten överskattas. Nya riktlinjer rekommenderar att man använder prediktiva ekvationer, som ekvationen för modifiering av diet vid njursjukdom (Modification of Diet in Renal Disease, MDRD) för uppskattning av den glomerulära filtrationshastigheten (eGFR).[1] eGFR kan också ge en baslinjemätning av njurfunktionen, som kan användas för att kontrollera de biverkningar som vissa blodtryckssänkande mediciner kan ge på njurfunktionen. Att testa urinprov för protein används också som en sekundär indikator på njursjukdom. Elektrokardiogramtest (EKG) görs för att kontrollera att det finns bevis för att hjärtat är överbelastat på grund av högt blodtryck. Det kan också visa att hjärtmuskeln har blivit tjockare (vänstersidig ventrikulär hypertrofi) eller huruvida hjärtat har utsatts för en tidigare mindre störning, som en tyst hjärtinfarkt. En toraxröntgen eller ett ekokardiogram kan också utföras för att leta efter tecken på hjärtförstoring eller skador på hjärtat.[11]
Prevention[redigera | redigera wikitext]
Antalet personer som har hypertoni utan att vara medvetna om det är stort.[54] Åtgärder riktade mot hela befolkningen krävs för att minska konsekvenserna av högt blodtryck och för att minska behovet av behandling med blodtryckssänkande mediciner. British Hypertension Societys riktlinjer från år 2004[54] föreslår följande livsstilsförändringar, som överensstämmer med riktlinjerna som gjorts upp av US National High BP Education Program år 2002,[55] för att primärt förebygga hypertoni:
- Bibehåll normal kroppsvikt
- Minska på intaget av natrium i kosten
- Var fysiskt aktiv regelbundet
- Begränsa alkoholkonsumtionen
- Ät mycket frukt och grönsaker
Livsstilsförändringar kan ha en märkbar inverkan på blodtrycket.[54]
Behandling[redigera | redigera wikitext]
Livsstilsförändringar[redigera | redigera wikitext]
Den första typen av behandling för hypertoni är identisk med de rekommenderade förebyggande livsstilsförändringarna[56] och omfattar kostförändringar[57] fysisk träning och viktnedgång. Samtliga förändringar har visat sig sänka blodtrycket märkbart hos personer med hypertoni.[58] Om hypertonin är så allvarlig att omedelbar insättning av medicin är motiverad rekommenderas fortfarande livsstilsförändringar. Det förekommer marknadsföring för olika former av program utformade för att minska psykologisk stress, bland annat biofeedback, avslappning eller meditation, för att lindra hypertoni. Emellertid stöder vetenskapliga studier i allmänhet inte deras verkan eftersom undersökningarna generellt är av låg kvalitet.[59][60][61]
Kostförändringar som ett lägre intag av natrium (salt) har effekt, och en längre periods (mer än fyra veckor) minskning av natrium i kosten visade sig effektivt sänka blodtrycket, både hos de med hypertoni och personer med normalt blodtryck. Minskningen ses hos både kvinnor och män. [62] [63][64] Även vissa speciellt framtagna dieter har rekommenderats av vissa organisationer för att sänka blodtrycket.[65]
Läkemedel[redigera | redigera wikitext]
Flera typer av läkemedel, kollektivt benämnda blodtryckssänkande läkemedel, finns tillgängliga för behandling av hypertoni. Vid ordination av läkemedel bör individens risk för kardiovaskulär sjukdom (inklusive risk för hjärtinfarkt och stroke) och blodtrycksavläsning beaktas.[66] Om läkemedelsbehandling inleds, rekommenderar National Heart, Lung, and Blood Institute's Seventh Joint National Committee on High Blood Pressure (JNC-7) i USA[1] att läkaren kontrollerar hur personen svarar på behandlingen och bedömer eventuella läkemedelsbiverkningar. Sänkning av blodtrycket med 5 mmHg har potential att minska risken för stroke med 34 procent och risken för ischemisk hjärtsjukdom med 21 procent. Blodtryckssänkning kan också minska risken för demens, hjärtsvikt och dödlighet till följd av hjärt- och kärlsjukdomar.[67] Syftet med behandlingen bör vara att generellt sett sänka blodtrycket till under 140/90 mmHg, men helst lägre för diabetiker eller njursjuka. Vissa läkare rekommenderar att man försöker nå ner till nivåer under 120/80 mmHg.[66][68] Om blodtrycksmålet inte uppfylls, kan kraftfullare behandling behöva tillgås.[69]
Riktlinjer för val av läkemedel och hur man bäst bestämmer vilken behandling olika individgrupper skall förskrivas har förändrats med tiden och skiljer sig åt mellan olika länder. Experter är inte överens om vilken medicinering som är bäst.[70] Cochrane Collaboration, Världshälsoorganisationen i USA:s riktlinjer stödjer en låg dos av tiazid-diuretika som förstahandsval vid inledande behandling.[70][71] De brittiska riktlinjerna betonar kalciumflödeshämmare (CCB) för personer över 55 år eller med släktskap med ursprung från Afrika eller Västindien. Dessa riktlinjer rekommenderar ACE-hämmare (angiotensinomvandlande enzymhämmare) som förstahandsval för initial behandling för yngre personer.[72] I Japan rekommenderas att börja med någon följande sex klasser av läkemedel: CCB, ACE-hämmare, ARB (angiotensin receptor-blockerare), tiazid-diuretika, beta-blockerare och alfa-blockerare. I Kanada rekommenderas alla dessa läkemedel, förutom alfa-blockerare, som möjliga förstahandsval.[70]
Läkemedelskombinationer[redigera | redigera wikitext]
För många krävs det mer än ett läkemedel för att hålla hypertonin under kontroll. Riktlinjerna från JNC7[1] och ESH-ESC[4] förespråkar att behandlingen påbörjas med två läkemedel när blodtrycket är mer än 20 mmHg över det systoliska eller mer än 10 mmHg över det diastoliska måltrycket.
Förstahandsval för kombinationer är renin-angiotensinsystemhämmare och kalciumflödeshämmare eller renin-angiotensinsystemhämmare och diuretika.[73] Godtagbara kombinationer innefattar följande:
- Kalciumflödeshämmare och diuretika
- Betablockerare och diuretika
- Kalciumflödeshämmare av dihydropyridin-typ och betablockerare
- Kalciumflödeshämmare av dihydropyridin-typ med antingen verapamil eller diltiazem
Oacceptabla kombinationer är följande:
- Kalciumblockerare som inte är av dihydropyridin-typ (såsom verapamil eller diltiazem) och beta-blockerare
- Två blockerare av renin-angiotensinsystemet (t.ex. ACE-hämmare + angiotensin-receptorblockerare)
- Renin-angiotensinsystemblockerare och betablockerare
- Betablockerare och anti-adrenerga läkemedel.[73]
Rekommendationerna är att undvika kombinationer av ACE-hämmare eller angiotensin II-receptorantagonist, ett diuretikum och ett NSAID (inklusive selektiva COX-2-hämmare och icke-receptbelagda läkemedel som ibuprofen) när så är möjligt på grund av stor risk för akut njursvikt.[56] Tabletter innehållande fasta kombinationer av två läkemedelsklasser är tillgängliga. Även om de är praktiska, är det bäst att begränsa dem till personer som redan har fått etablerad behandling med de enskilda komponenterna.[74]
Äldre[redigera | redigera wikitext]
Behandling av måttlig till svår hypertoni minskar dödligheten och kardiovaskulära biverkningar hos personer som är över 60 år.[75] Hos personer över 80 år verkar behandlingen inte avsevärt minska den totala dödligheten, men minskar risken för hjärtsjukdom.[75] Rekommenderat målblodtryck är under 140/90 mmHg med tiazid-diuretika, som är det läkemedel som väljs i första hand i Amerika.[76] I de reviderade brittiska riktlinjerna väljs i första hand behandling med kalciumflödeshämmare med måltryck under 150/90 mmHg vid kliniska mätningar eller under 145/85 mmHg vid ambulatorisk blodtrycksmätning eller mätning i hemmet.[72]
Resistent hypertoni[redigera | redigera wikitext]
Resistent hypertoni är högt blodtryck som förblir över målblodtrycket trots samtidig användning av tre antihypertensiva medel av olika blodtryckssänkande läkemedelsklasser. Riktlinjer för behandling av resistent hypertoni har publicerats i Storbritannien.[77] och USA.[78]
Epidemiologi[redigera | redigera wikitext]
Sedan år 2000 har nästan en miljard människor, eller cirka 26 procent av världens vuxna befolkning, hypertoni.[79] Då var det vanligt i både industriländer (333 miljoner) och utvecklingsländer (639 miljoner).[79] Emellertid varierar det markant i olika regioner med nivåer så låga som 3,4 procent (män) och 6,8 procent (kvinnor) på den indiska landsbygden och så höga som 68,9 procent (män) och 72,5 procent (kvinnor) i Polen.[80]
År 1995 uppskattades det att 43 miljoner människor i USA hade högt blodtryck eller tog blodtryckssänkande medicin. Denna siffra motsvarar nästan 24 procent av den vuxna amerikanska befolkningen.[81] Priser för hypertoni i USA ökade och nådde 29 procent år 2004.[82][83] Sedan år 2006 har 76 miljoner amerikanska vuxna hypertoni (34 procent av befolkningen) och de afroamerikanska vuxna har en av de högsta frekvenserna av högt blodtryck i världen med en frekvens på 44 procent.[84] Det är vanligare hos den amerikanska ursprungsbefolkningen och mindre vanligt hos vita och mexikanska amerikaner. Frekvensen ökar med åldern och är högre i sydöstra USA. Hypertoni är vanligare hos män jämfört med kvinnor (även om klimakteriet gör att denna skillnad tenderar att minska) och hos personer med låg socioekonomisk status.[2]
Barn[redigera | redigera wikitext]
Alltfler barn har för högt blodtryck.[85] Oftast är hypertoni under barndomen, särskilt under förpuberteten, sekundär p.g.a. en underliggande sjukdom. Bortsett från fetma, är njursjukdom den vanligaste orsaken (60–70 procent) till hypertoni hos barn. Ungdomar har oftast primär eller essentiell hypertoni, som står för 85–95 procent av fallen.[86]
Historiskt[redigera | redigera wikitext]

Den nutida förståelsen av det kardiovaskulära systemet började med arbeten av läkaren William Harvey (1578–1657). Harvey beskrev blodcirkulationen i sin bok De otu ordis ("Om hjärtats och blodets rörelse"). Den engelske prästen Stephen Hales gjorde den första publicerade blodtrycksmätningen år 1733.[87][88] Beskrivningar av hypertoni som sjukdom gjordes av bland andra Thomas Young år 1808 och Richard Bright år 1836.[87] Den första rapporten om förhöjt blodtryck hos en person utan tecken på njursjukdom gjordes av Frederick Akbar Mahomed (1849–1884).[89] Hypertoni som klinisk förekomst etablerades först 1896 med Scipione Riva-Roccis uppfinning av en blodtrycksmätare med manschett år 1896.[90] Denna uppfinning gjorde att blodtryck kunde mätas på sjukhuset. År 1905 förbättrade Nikolai Korotkoff tekniken genom att beskriva Korotkoff-ljud som hördes när artären auskulterades med ett stetoskop samtidigt som blodtrycksmätarens manschett var tömd.[88]
Behandlingen, av vad som då kallades "hard pulse disease" (”hård puls-sjukdom”), bestod förr i tiden av att minska blodmängden med åderlåtning eller med hjälp av iglar.[87] Den Gule Kejsaren av Kina, Cornelius Celsus, Galenos och Hippokrates förespråkade åderlåtning.[87] Under 1800- och 1900-talen, innan någon effektiv farmakologisk behandling för högt blodtryck blivit möjlig, användes tre behandlingsmetoder, alla med många biverkningar. I dessa behandlingar ingick strikt begränsning av natriumintag (till exempel risdieten [87]), sympatektomi (kirurgisk ablation av delar av sympatiska nervsystemet) och pyrogen terapi (injektion av ämnen som orsakade feber och därmed indirekt minskade blodtrycket).[87][91] Den första kemikalien mot hypertoni, natriumtiocyanat, användes år 1900, men hade många biverkningar och var inte populär.[87] Flera andra medel har utvecklats efter andra världskriget. De mest populära och ganska effektiva var tetrametylammoniumklorid och dess derivat hexametonium, hydralazin och reserpin (som härrör från medicinalväxten Rauwolfia serpentina). Det gjordes ett stort genombrott med upptäckterna av de första tillgängliga vältolererade orala medlen. Den första var klortiazid, vilket var det första tiaziddiuretikumet, hade utvecklats från antibiotikan sulfanilamid och blev tillgängligt år 1958.[87][92] Den ökade saltutsöndringen samtidigt som den förhindrade vätskeansamling. En randomiserad kontrollerad studie som sponsrades av Veterans Administration jämförde hydroklortiazid plus reserpin plus hydralazin jämfört med placebo. Studien avbröts i förtid eftersom de i gruppen med högt blodtryck som inte fick behandling utvecklade många fler komplikationer än de behandlade patienterna och det ansågs oetiskt att undanhålla dem från behandlingen. Studien fortsatte med personer med lågt blodtryck och det visade att behandling även hos personer med mild hypertoni minskade risken för kardiovaskulär död med mer än hälften.[93] År 1975 gavs Lasker special Public Health Award till den grupp som utvecklade klortiazid.[91] Resultaten från dessa studier föranledde allmänna hälsokampanjer för att öka allmänhetens medvetenhet om hypertoni och talade för mätning och behandling av högt blodtryck. Dessa åtgärder tycks ha bidragit åtminstone delvis till den 50-procentiga minskningen av stroke och ischemisk hjärtsjukdom som noterades mellan 1972 och 1994.[91]
Samhälle och kultur[redigera | redigera wikitext]
Medvetenhet[redigera | redigera wikitext]

Världshälsoorganisationen har identifierat hypertoni, eller högt blodtryck, som den ledande orsaken till kardiovaskulär dödlighet. The World Hypertension League (WHL), en paraplyorganisation för 85 nationella hypertonisammanslutningar och -organisationer, deklarerade att mer än 50 procent av de personer som lider av hypertoni i världen är omedvetna om sitt tillstånd.[94] För att lösa detta problem inledde WHL en global informationskampanj om hypertoni år 2005 och dedikerade 17 maj varje år som World Hypertension Day (WHD). Under de senaste tre åren har fler nationella sammanslutningar engagerat sig i WHD och varit innovativa i sin verksamhet att få ut budskapet till allmänheten. År 2007 fanns det rekorddeltagande från 47 medlemsländerna i WHL. Under WHD-veckan samarbetar alla dessa länder med lokala regeringar, professionella föreningar, icke-statliga organisationer och privata industrier att främja medvetenheten om hypertoni genom flera medier och offentliga sammankomster. Med massmedier som Internet och TV nådde budskapet mer än 250 miljoner människor. I och med att genomslagskraften ökar år efter år, är WHL övertygad om att nästan alla av de 1,5 miljarder människor som uppskattas vara drabbade av förhöjt blodtryck kan nås.[95]
Ekonomi[redigera | redigera wikitext]
Högt blodtryck är det vanligaste kroniska medicinska problemet som ger upphov till besök i primärvårdsgivare i USA. American Heart Association uppskattar att de direkta och indirekta kostnaderna för högt blodtryck uppgick till 76,6 miljarder dollar år 2010.[84] I USA är 80 procent av personer som har högt blodtryck medvetna om sitt tillstånd och 71 procent tar blodtryckssänkande medicin. Men bara 48 procent, av de människor som är medvetna om att de har högt blodtryck, kontrollerar sitt tillstånd tillräckligt bra.[84] Brister i diagnos, behandling eller kontroll av högt blodtryck kan äventyra behandlingen av hypertoni.[96] Vårdgivare möter många hinder för att uppnå blodtryckskontroll, t.ex. motvillighet att ta flera mediciner för att uppnå målblodtrycket. Det är också en utmaning att hålla fast vid tidsscheman för läkemedelsbehandlingen och göra livsstilsförändringar. Icke desto mindre är det möjligt att uppnå målblodtrycket. Blodtryckssänkning minskar kostnaderna för avancerad sjukvård avsevärt.[97][98]
Referenser[redigera | redigera wikitext]
- ^ [a b c d e f g] Chobanian AV, Bakris GL, Black HR, et al. (December 2003). ”Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure”. Hypertension 42 (6): sid. 1206–52. doi:. PMID 14656957. Arkiverad från originalet den 2012-05-20. https://web.archive.org/web/20120520105829/http://hyper.ahajournals.org/content/42/6/1206.long. Läst 15 januari 2014.
- ^ [a b c d] Carretero OA, Oparil S (January 2000). ”Essential hypertension. Part I: Definition and etiology”. Circulation 101 (3): sid. 329–35. doi:. PMID 10645931. http://circ.ahajournals.org/content/101/3/329.long.
- ^ [a b c] National Clinical Guidance Centre (August 2011). ”7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations”. Hypertension (NICE CG 127). National Institute for Health and Clinical Excellence. sid. 102. http://www.nice.org.uk/nicemedia/live/13561/56007/56007.pdf. Läst 15 januari 2014 Arkiverad 23 juli 2013 hämtat från the Wayback Machine.
- ^ [a b c] Mancia G, De Backer G, Dominiczak A, et al. (September 2007). ”2007 ESH-ESC Practice Guidelines for the Management of Arterial Hypertension: ESH-ESC Task Force on the Management of Arterial Hypertension”. J. Hypertens. 25 (9): sid. 1751–62. doi:. PMID 17762635.
- ^ [a b] Williams B, Poulter NR, Brown MJ, et al. (March 2004). ”Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV”. J Hum Hypertens 18 (3): sid. 139–85. doi:. PMID 14973512.
- ^ Din-Dzietham R, Liu Y, Bielo MV, Shamsa F (September 2007). ”High blood pressure trends in children and adolescents in national surveys, 1963 to 2002”. Circulation 116 (13): sid. 1488–96. doi:. PMID 17846287.
- ^ [a b c d] ”The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents”. Pediatrics 114 (2 Suppl 4th Report): sid. 555–76. August 2004. PMID 15286277.
- ^ [a b c] Dionne JM, Abitbol CL, Flynn JT (January 2012). ”Hypertension in infancy: diagnosis, management and outcome”. Pediatr. Nephrol. 27 (1): sid. 17–32. doi:. PMID 21258818.
- ^ [a b c] Fisher ND, Williams GH (2005). ”Hypertensive vascular disease”. i Kasper DL, Braunwald E, Fauci AS, et al.. Harrison's Principles of Internal Medicine (16th). New York, NY: McGraw-Hill. sid. 1463–81. ISBN 0-07-139140-1
- ^ [a b] Wong T, Mitchell P (February 2007). ”The eye in hypertension”. Lancet 369 (9559): sid. 425–35. doi:. PMID 17276782.
- ^ [a b c d e f g h i j k l m n o p q r] O'Brien, Eoin; Beevers, D. G.; Lip, Gregory Y. H. (2007). ABC of hypertension. London: BMJ Books. ISBN 1-4051-3061-X
- ^ Papadopoulos DP, Mourouzis I, Thomopoulos C, Makris T, Papademetriou V (December 2010). ”Hypertension crisis”. Blood Press. 19 (6): sid. 328–36. doi:. PMID 20504242.
- ^ [a b c d e] Marik PE, Varon J (June 2007). ”Hypertensive crises: challenges and management”. Chest 131 (6): sid. 1949–62. doi:. PMID 17565029. http://journal.chestnet.org/article/S0012-3692(15)37535-8/fulltext.
- ^ Gibson, Paul (30 juli 2009). ”Hypertension and Pregnancy”. eMedicine Obstetrics and Gynecology. Medscape. http://emedicine.medscape.com/article/261435-overview. Läst 16 juni 2009.
- ^ [a b] Rodriguez-Cruz, Edwin; Ettinger, Leigh M (6 april 2010). ”Hypertension”. eMedicine Pediatrics: Cardiac Disease and Critical Care Medicine. Medscape. http://emedicine.medscape.com/article/889877-overview. Läst 16 juni 2009.
- ^ ”Global health risks: mortality and burden of disease attributable to selected major risks.”. World Health Organization. 2009. http://www.who.int/healthinfo/global_burden_disease/GlobalHealthRisks_report_full.pdf. Läst 10 februari 2012.
- ^ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (December 2002). ”Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies”. Lancet 360 (9349): sid. 1903–13. doi:. PMID 12493255.
- ^ Singer DR, Kite A (June 2008). ”Management of hypertension in peripheral arterial disease: does the choice of drugs matter?”. European Journal of Vascular and Endovascular Surgery 35 (6): sid. 701–8. doi:. PMID 18375152.
- ^ Zeng C, Villar VA, Yu P, Zhou L, Jose PA (April 2009). ”Reactive oxygen species and dopamine receptor function in essential hypertension”. Clinical and Experimental Hypertension 31 (2): sid. 156–78. doi:. PMID 19330604.
- ^ Vasan, RS; Beiser, A, Seshadri, S, Larson, MG, Kannel, WB, D'Agostino, RB, Levy, D (2002 Feb 27). ”Residual lifetime risk for developing hypertension in middle-aged women and men: The Framingham Heart Study.”. JAMA: the journal of the American Medical Association 287 (8): sid. 1003-10. PMID 11866648.
- ^ ”Genetic Variants in Novel Pathways Influence Blood Pressure and Cardiovascular Disease Risk”. 11 september 2011. doi:. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3340926/. Läst 28 augusti 2022.
- ^ Lifton, RP; Gharavi, AG, Geller, DS (2001 Feb 23). ”Molecular mechanisms of human hypertension.”. Cell 104 (4): sid. 545-56. PMID 11239411.
- ^ He, FJ; MacGregor, GA (2009 Jun). ”A comprehensive review on salt and health and current experience of worldwide salt reduction programmes.”. Journal of human hypertension 23 (6): sid. 363-84. PMID 19110538.
- ^ [a b] Dickinson HO, Mason JM, Nicolson DJ, Campbell F, Beyer FR, Cook JV, Williams B, Ford GA. Lifestyle interventions to reduce raised blood pressure: a systematic review of randomized controlled trials. J Hypertens. 2006;24:215-33.
- ^ Haslam DW, James WP (2005). ”Obesity”. Lancet 366 (9492): sid. 1197–209. doi:. PMID 16198769.
- ^ Whelton PK, He J, Appel LJ, Cutler JA, Havas S, Kotchen TA et al. (2002). ”Primary prevention of hypertension: Clinical and public health advisory from The National High Blood Pressure Education Program”. JAMA 288 (15): sid. 1882–8. doi:. PMID 12377087.
- ^ Mesas AE, Leon-Muñoz LM, Rodriguez-Artalejo F, Lopez-Garcia E. The effect of coffee on blood pressure and cardiovascular disease in hypertensive individuals: A systematic review and meta-analysis. Am J Clin Nutr. 2011;94:1113–26.
- ^ Vaidya A, Forman JP (November 2010). ”Vitamin D and hypertension: current evidence and future directions”. Hypertension 56 (5): sid. 774–9. doi:. PMID 20937970.
- ^ Sorof J, Daniels S (October 2002). ”Obesity hypertension in children: a problem of epidemic proportions”. Hypertension 40 (4): sid. 441–447. doi:. PMID 12364344. Arkiverad från originalet den 2012-12-05. https://archive.is/20121205010228/http://hyper.ahajournals.org/cgi/pmidlookup?view=long&pmid=12364344. Läst 3 juni 2009.
- ^ [a b] Lawlor, DA; Smith, GD (2005 May). ”Early life determinants of adult blood pressure.”. Current opinion in nephrology and hypertension 14 (3): sid. 259-64. PMID 15821420.
- ^ Dluhy RG, Williams GH. Endocrine hypertension. In: Wilson JD, Foster DW, Kronenberg HM, eds. Williams Textbook of Endocrinology. 9th ed. Philadelphia, Pa: WB Saunders; 1998:729-49.
- ^ Grossman E, Messerli FH (January 2012). ”Drug-induced Hypertension: An Unappreciated Cause of Secondary Hypertension”. Am. J. Med. 125 (1): sid. 14–22. doi:. PMID 22195528.
- ^ Conway J (April 1984). ”Hemodynamic aspects of essential hypertension in humans”. Physiol. Rev. 64 (2): sid. 617–60. PMID 6369352.
- ^ [a b] Palatini P, Julius S (June 2009). ”The role of cardiac autonomic function in hypertension and cardiovascular disease”. Curr. Hypertens. Rep. 11 (3): sid. 199–205. PMID 19442329.
- ^ Andersson OK, Lingman M, Himmelmann A, Sivertsson R, Widgren BR (2004). ”Prediction of future hypertension by casual blood pressure or invasive hemodynamics? A 30-year follow-up study”. Blood Press. 13 (6): sid. 350–4. PMID 15771219.
- ^ Folkow B (April 1982). ”Physiological aspects of primary hypertension”. Physiol. Rev. 62 (2): sid. 347–504. PMID 6461865.
- ^ Struijker Boudier HA, le Noble JL, Messing MW, Huijberts MS, le Noble FA, van Essen H (December 1992). ”The microcirculation and hypertension”. J Hypertens Suppl 10 (7): sid. S147–56. PMID 1291649.
- ^ Safar ME, London GM (August 1987). ”Arterial and venous compliance in sustained essential hypertension”. Hypertension 10 (2): sid. 133–9. PMID 3301662.
- ^ Schiffrin EL (February 1992). ”Reactivity of small blood vessels in hypertension: relation with structural changes. State of the art lecture”. Hypertension 19 (2 Suppl): sid. II1–9. PMID 1735561.
- ^ Chobanian AV (August 2007). ”Clinical practice. Isolated systolic hypertension in the elderly”. N. Engl. J. Med. 357 (8): sid. 789–96. doi:. PMID 17715411.
- ^ Zieman SJ, Melenovsky V, Kass DA (May 2005). ”Mechanisms, pathophysiology, and therapy of arterial stiffness”. Arterioscler. Thromb. Vasc. Biol. 25 (5): sid. 932–43. doi:. PMID 15731494.
- ^ Navar LG (December 2010). ”Counterpoint: Activation of the intrarenal renin-angiotensin system is the dominant contributor to systemic hypertension”. J. Appl. Physiol. 109 (6): sid. 1998–2000; discussion 2015. doi:. PMID 21148349.
- ^ Esler M, Lambert E, Schlaich M (December 2010). ”Point: Chronic activation of the sympathetic nervous system is the dominant contributor to systemic hypertension”. J. Appl. Physiol. 109 (6): sid. 1996–8; discussion 2016. doi:. PMID 20185633.
- ^ Versari D, Daghini E, Virdis A, Ghiadoni L, Taddei S (June 2009). ”Endothelium-dependent contractions and endothelial dysfunction in human hypertension”. Br. J. Pharmacol. 157 (4): sid. 527–36. doi:. PMID 19630832.
- ^ Marchesi C, Paradis P, Schiffrin EL (July 2008). ”Role of the renin-angiotensin system in vascular inflammation”. Trends Pharmacol. Sci. 29 (7): sid. 367–74. doi:. PMID 18579222.
- ^ Loscalzo, Joseph; Fauci, Anthony S.; Braunwald, Eugene; Dennis L. Kasper; Hauser, Stephen L; Longo, Dan L. (2008). Harrison's principles of internal medicine. McGraw-Hill Medical. ISBN 0-07-147691-1
- ^ Padwal RS; Hemmelgarn BR; Khan NA; Grover, S; McKay, DW; Wilson, T; Penner, B; Burgess, E; et al. (May 2009). ”The 2009 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology 25 (5): sid. 279–86. doi:. PMID 19417858.
- ^ Padwal RJ; Hemmelgarn BR; Khan NA; Grover, S; McAlister, FA; McKay, DW; Wilson, T; Penner, B; et al. (June 2008). ”The 2008 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology 24 (6): sid. 455–63. doi:. PMID 18548142.
- ^ Padwal RS; Hemmelgarn BR; McAlister FA; McKay, DW; Grover, S; Wilson, T; Penner, B; Burgess, E; et al. (May 2007). ”The 2007 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology 23 (7): sid. 529–38. doi:. PMID 17534459.
- ^ Hemmelgarn BR; McAlister FA; Grover S; Myers, MG; McKay, DW; Bolli, P; Abbott, C; Schiffrin, EL; et al. (May 2006). ”The 2006 Canadian Hypertension Education Program recommendations for the management of hypertension: Part I – Blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology 22 (7): sid. 573–81. doi:. PMID 16755312.
- ^ Hemmelgarn BR; McAllister FA; Myers MG; McKay, DW; Bolli, P; Abbott, C; Schiffrin, EL; Grover, S; et al. (June 2005). ”The 2005 Canadian Hypertension Education Program recommendations for the management of hypertension: part 1- blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology 21 (8): sid. 645–56. PMID 16003448.
- ^ North of England Hypertension Guideline Development Group (1 August 2004). ”Frequency of measurements”. Essential hypertension (NICE CG18). National Institute for Health and Clinical Excellence. sid. 53. http://guidance.nice.org.uk/index.jsp?action=download&o=48384. Läst 22 december 2011 Arkiverad 14 juli 2012 hämtat från the Wayback Machine.
- ^ Luma GB, Spiotta RT (may 2006). ”Hypertension in children and adolescents”. Am Fam Physician 73 (9): sid. 1558–68. PMID 16719248.
- ^ [a b c] Williams, B; Poulter, NR, Brown, MJ, Davis, M, McInnes, GT, Potter, JF, Sever, PS, McG Thom, S, British Hypertension, Society (2004 Mar). ”Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV.”. Journal of human hypertension 18 (3): sid. 139-85. PMID 14973512.
- ^ Whelton PK et al. (2002). ”Primary prevention of hypertension. Clinical and public health advisory from the National High Blood Pressure Education Program”. JAMA 288 (15): sid. 1882–1888. doi:. PMID 12377087.
- ^ [a b] ”NPS Prescribing Practice Review 52: Treating hypertension”. NPS Medicines Wise. 1 september 2010. Arkiverad från originalet den februari 22, 2011. https://web.archive.org/web/20110222125432/http://www.nps.org.au/health_professionals/publications/prescribing_practice_review/current/prescribing_practice_review_52. Läst 5 november 2010.
- ^ Siebenhofer, A; Jeitler, K, Berghold, A, Waltering, A, Hemkens, LG, Semlitsch, T, Pachler, C, Strametz, R, Horvath, K (2011-09-07). Siebenhofer, Andrea. red. ”Long-term effects of weight-reducing diets in hypertensive patients”. Cochrane database of systematic reviews (Online) 9: sid. CD008274. doi:. PMID 21901719.
- ^ Blumenthal JA; Babyak MA; Hinderliter A; Watkins, L. L.; Craighead, L.; Lin, P.-H.; Caccia, C.; Johnson, J.; et al. (January 2010). ”Effects of the DASH diet alone and in combination with exercise and weight loss on blood pressure and cardiovascular biomarkers in men and women with high blood pressure: the ENCORE study”. Arch. Intern. Med. 170 (2): sid. 126–35. doi:. PMID 20101007.
- ^ Greenhalgh, J. (2009) (på engelska). The effects of biofeedback for the treatment of essential hypertension: a systematic review. NIHR Journals Library. doi:. https://www.ncbi.nlm.nih.gov/books/NBK56826/. Läst 27 augusti 2022
- ^ Rainforth MV, Schneider RH, Nidich SI, Gaylord-King C, Salerno JW, Anderson JW (December 2007). ”Stress Reduction Programs in Patients with Elevated Blood Pressure: A Systematic Review and Meta-analysis”. Curr. Hypertens. Rep. 9 (6): sid. 520–8. doi:. PMID 18350109.
- ^ Ospina MB; Bond K; Karkhaneh M; Tjosvold, L; Vandermeer, B; Liang, Y; Bialy, L; Hooton, N; et al. (June 2007). ”Meditation practices for health: state of the research”. Evid Rep Technol Assess (Full Rep) (155): sid. 1–263. PMID 17764203.
- ^ He, FJ; MacGregor, GA (2004). ”Effect of longer-term modest salt reduction on blood pressure.”. Cochrane database of systematic reviews (Online) (3): sid. CD004937. PMID 15266549. Arkiverad från originalet den 2011-07-15. https://web.archive.org/web/20110715200059/http://onlinelibrary.wiley.com/o/cochrane/clsysrev/articles/CD004937/frame.html. Läst 15 januari 2014.
- ^ He, Feng J (2013-04-30) (på engelska). Effect of longer-term modest salt reduction on blood pressure. John Wiley & Sons, Ltd. doi:. http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD004937.pub2/abstract. Läst 5 december 2016
- ^ ”Mindre salt – effekter på blodtrycket”. www.sbu.se. http://www.sbu.se/sv/publikationer/sbu-kommentar/mindre-salt--effekter-pa-blodtrycket/. Läst 5 december 2016.
- ^ ”Your Guide To Lowering Your Blood Pressure With DASH” (PDF). http://www.nhlbi.nih.gov/health/public/heart/hbp/dash/new_dash.pdf. Läst 8 juni 2009.
- ^ [a b] Nelson, Mark. ”Drug treatment of elevated blood pressure”. Australian Prescriber (33): sid. 108–112. Arkiverad från originalet den augusti 26, 2010. https://web.archive.org/web/20100826074015/http://www.australianprescriber.com/magazine/33/4/108/12. Läst 11 augusti 2010.
- ^ Law M, Wald N, Morris J (2003). ”Lowering blood pressure to prevent myocardial infarction and stroke: a new preventive strategy”. Health Technol Assess 7 (31): sid. 1–94. PMID 14604498. Arkiverad från originalet den 2011-03-04. https://web.archive.org/web/20110304150457/http://www.hta.ac.uk/fullmono/mon731.pdf. Arkiverad 4 mars 2011 hämtat från the Wayback Machine. ”Arkiverade kopian”. Arkiverad från originalet den 4 mars 2011. https://web.archive.org/web/20110304150457/http://www.hta.ac.uk/fullmono/mon731.pdf. Läst 15 januari 2014.
- ^ Shaw, Gina (7 mars 2009). ”Prehypertension: Early-stage High Blood Pressure”. WebMD. http://www.webmd.com/content/article/73/88927.htm. Läst 3 juli 2009.
- ^ Eni C. Okonofua; Kit N. Simpson; Ammar Jesri; Shakaib U. Rehman; Valerie L. Durkalski; Brent M. Egan (January 23, 2006). ”Therapeutic Inertia Is an Impediment to Achieving the Healthy People 2010 Blood Pressure Control Goals”. Hypertension 47 (2006;47:345): sid. 345–51. doi:. PMID 16432045. Arkiverad från originalet den 2011-06-29. https://web.archive.org/web/20110629114555/http://hyper.ahajournals.org/cgi/content/abstract/47/3/345. Läst 22 november 2009.
- ^ [a b c] Klarenbach, SW; McAlister, FA, Johansen, H, Tu, K, Hazel, M, Walker, R, Zarnke, KB, Campbell, NR, Canadian Hypertension Education, Program (2010 May). ”Identification of factors driving differences in cost effectiveness of first-line pharmacological therapy for uncomplicated hypertension.”. The Canadian journal of cardiology 26 (5): sid. e158-63. PMID 20485695.
- ^ Wright JM, Musini VM (2009). Wright, James M. red. ”First-line drugs for hypertension”. Cochrane Database Syst Rev (3): sid. CD001841. doi:. PMID 19588327.
- ^ [a b] National Institute Clinical Excellence (1 augusti 2011). ”1.5 Initiating and monitoring antihypertensive drug treatment, including blood pressure targets”. GC127 Hypertension: Clinical management of primary hypertension in adults. Arkiverad från originalet den 10 januari 2012. https://web.archive.org/web/20120110120002/http://publications.nice.org.uk/hypertension-cg127/guidance. Läst 23 december 2011.
- ^ [a b] Sever PS, Messerli FH (October 2011). ”Hypertension management 2011: optimal combination therapy”. Eur. Heart J. 32 (20): sid. 2499–506. doi:. PMID 21697169.
- ^ ”2.5.5.1 Angiotensin-converting enzyme inhibitors”. British National Formulary. "No. 62". September 2011. Läst 22 december 2011
- ^ [a b] Musini VM, Tejani AM, Bassett K, Wright JM (2009). Musini, Vijaya M. red. ”Pharmacotherapy for hypertension in the elderly”. Cochrane Database Syst Rev (4): sid. CD000028. doi:. PMID 19821263.
- ^ Aronow WS, Fleg JL, Pepine CJ, et al. (May 2011). ”ACCF/AHA 2011 expert consensus document on hypertension in the elderly: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus documents developed in collaboration with the American Academy of Neurology, American Geriatrics Society, American Society for Preventive Cardiology, American Society of Hypertension, American Society of Nephrology, Association of Black Cardiologists, and European Society of Hypertension”. J. Am. Coll. Cardiol. 57 (20): sid. 2037–114. doi:. PMID 21524875.
- ^ ”CG34 Hypertension - quick reference guide” (PDF). National Institute for Health and Clinical Excellence. 28 juni 2006. Arkiverad från originalet den 13 mars 2009. https://web.archive.org/web/20090313072133/http://www.nice.org.uk/nicemedia/pdf/cg034quickrefguide.pdf. Läst 4 mars 2009.
- ^ Calhoun DA; Jones D; Textor S; Goff, D. C.; Murphy, T. P.; Toto, R. D.; White, A.; Cushman, W. C.; et al. (June 2008). ”Resistant hypertension: diagnosis, evaluation, and treatment. A scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research”. Hypertension 51 (6): sid. 1403–19. doi:. PMID 18391085.
- ^ [a b] Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J (2005). ”Global burden of hypertension: analysis of worldwide data”. Lancet 365 (9455): sid. 217–23. doi:. PMID 15652604.
- ^ Kearney PM, Whelton M, Reynolds K, Whelton PK, He J (January 2004). ”Worldwide prevalence of hypertension: a systematic review”. J. Hypertens. 22 (1): sid. 11–9. PMID 15106785.
- ^ Burt VL; Whelton P; Roccella EJ; Brown, C; Cutler, JA; Higgins, M; Horan, MJ; Labarthe, D (March 1995). ”Prevalence of hypertension in the US adult population. Results from the Third National Health and Nutrition Examination Survey, 1988–1991”. Hypertension 25 (3): sid. 305–13. PMID 7875754. Arkiverad från originalet den 2018-10-06. https://web.archive.org/web/20181006114149/http://level1diagnostics.com/research/P/PrevalenceOfHypertensionInTheUSAdultPopulation.pdf. Läst 5 juni 2009. Arkiverad 6 oktober 2018 hämtat från the Wayback Machine. ”Arkiverade kopian”. Arkiverad från originalet den 6 oktober 2018. https://web.archive.org/web/20181006114149/http://level1diagnostics.com/research/P/PrevalenceOfHypertensionInTheUSAdultPopulation.pdf. Läst 6 oktober 2018.
- ^ [a b] [246]
- ^ Ostchega Y, Dillon CF, Hughes JP, Carroll M, Yoon S (July 2007). ”Trends in hypertension prevalence, awareness, treatment, and control in older U.S. adults: data from the National Health and Nutrition Examination Survey 1988 to 2004”. Journal of the American Geriatrics Society 55 (7): sid. 1056–65. doi:. PMID 17608879.
- ^ [a b c] Lloyd-Jones D, Adams RJ, Brown TM, et al. (February 2010). ”Heart disease and stroke statistics--2010 update: a report from the American Heart Association”. Circulation 121 (7): sid. e46–e215. doi:. PMID 20019324.
- ^ Falkner B (May 2009). ”Hypertension in children and adolescents: epidemiology and natural history”. Pediatr. Nephrol. 25 (7): sid. 1219–24. doi:. PMID 19421783.
- ^ Luma GB, Spiotta RT (May 2006). ”Hypertension in children and adolescents”. Am Fam Physician 73 (9): sid. 1558–68. PMID 16719248. http://www.aafp.org/afp/20060501/1558.html. Arkiverad 26 september 2007 hämtat från the Wayback Machine. ”Arkiverade kopian”. Arkiverad från originalet den 26 september 2007. https://web.archive.org/web/20070926230038/http://www.aafp.org/afp/20060501/1558.html. Läst 15 januari 2014.
- ^ [a b c d e f g h] Esunge PM (October 1991). ”From blood pressure to hypertension: the history of research”. J R Soc Med 84 (10): sid. 621. PMID 1744849.
- ^ [a b] Kotchen TA (October 2011). ”Historical trends and milestones in hypertension research: a model of the process of translational research”. Hypertension 58 (4): sid. 522–38. doi:. PMID 21859967.
- ^ Swales JD, red (1995). Manual of hypertension. Oxford: Blackwell Science. sid. xiii. ISBN 0-86542-861-1
- ^ Postel-Vinay N, red (1996). A century of arterial hypertension 1896–1996. Chichester: Wiley. sid. 213. ISBN 0-471-96788-2
- ^ [a b c] Dustan HP, Roccella EJ, Garrison HH (September 1996). ”Controlling hypertension. A research success story”. Arch. Intern. Med. 156 (17): sid. 1926–35. doi:. PMID 8823146.
- ^ Novello FC, Sprague JM (1957). ”Benzothiadiazine dioxides as novel diuretics”. J. Am. Chem. Soc. 79 (8): sid. 2028. doi:.
- ^ Freis ED (1974). ”The Veterans Administration Cooperative Study on Antihypertensive Agents. Implications for Stroke Prevention” (PDF). Stroke 5 (1): sid. 76–77. doi:. PMID 4811316. http://stroke.ahajournals.org/content/5/1/76.long.
- ^ Chockalingam A (May 2007). ”Impact of World Hypertension Day”. Canadian Journal of Cardiology 23 (7): sid. 517–9. doi:. PMID 17534457.
- ^ Chockalingam A (June 2008). ”World Hypertension Day and global awareness”. Canadian Journal of Cardiology 24 (6): sid. 441–4. doi:. PMID 18548140.
- ^ Alcocer L, Cueto L (June 2008). ”Hypertension, a health economics perspective”. Therapeutic Advances in Cardiovascular Disease 2 (3): sid. 147–55. doi:. PMID 19124418. http://journals.sagepub.com/doi/pdf/10.1177/1753944708090572. Läst 20 juni 2009.
- ^ William J. Elliott (October 2003). ”The Economic Impact of Hypertension”. The Journal of Clinical Hypertension 5 (4): sid. 3–13. doi:. PMID 12826765.
- ^ Coca A (2008). ”Economic benefits of treating high-risk hypertension with angiotensin II receptor antagonists (blockers)”. Clinical Drug Investigation 28 (4): sid. 211–20. doi:. PMID 18345711.
- Den här artikeln är helt eller delvis baserad på material från engelskspråkiga Wikipedia, Hypertension, 15 januari 2014.
